Il presente dossier è diretto a descrivere il quadro normativo del nostro Paese sul tema della disabilità, tenendo anche conto degli sviluppi innovativi in ambito internazionale.
Si ricostruisce, in particolare, l’evoluzione normativa degli ultimi tre decenni che ha tracciato il sistema di codifica e di riconoscimento della condizione di disabilità attualmente in vigore e il complesso degli interventi di sostegno agli individui e alle famiglie attivi nel nostro paese.
La ricognizione normativa sarà inoltre accompagnata da una ricostruzione empirica statistica della disabilità nel nostro paese.
Negli ultimi trent’anni si è assistito ad una importante tendenza di innovazione legislativa in tema di disabilità e il quadro normativo e assistenziale si è fortemente trasformato rispetto al sistema esistente nei primi decenni della Repubblica.
Le disposizioni legsilative attualmente in vigore riflettono, da un lato, il maturato dibattito pubblico sul tema della disabilità e il confronto attivo con gli attori della società civile impegnati nella difesa dei diritti delle persone con disabilità; dall’altro, esse recepiscono le evoluzioni del diritto europeo e degli accordi internazionali.
Si pensi, in quest’ultimo senso, ai contributi offerti in particolare dalla comunità internazionale. I contributi più rilevanti per lo sviluppo di nuove prospettive sulla disabilità sono arrivati, in primo luogo, dall’Organizzazione Mondiale della Sanità (OMS) la quale il 22 maggio 2001 ha messo a punto una definizione della condizione di disabilità e delle sue diverse forme attraverso l’International classification of functioning, disability and health (ICF). L’Icf revisiona la International Classification of Impairments, Disability and Handicap (ICIDH) pubblicata dalla stessa OMS nel 1980 superandone la prospettiva organicistica a favore di una multidimensionale. L’ICF rappresenta un tentativo di fornire un linguaggio unificato e standard e, al contempo, un modello concettuale di riferimento per la descrizione della salute e degli stati ad essa correlati. Tale classificazione muove dal presupposto che lo studio della salute umana richieda la considerazione di quest’ultima come risultato di interazione tra la dimensione personale psico-fisica dell’individuo e il contesto socio-spaziale, quest’ultimo composto dall’ambiente sociale, dalle capacità infrastrutturali del territorio, dalla predisposizione di servizi e apparati in grado di garantire l’accesso libero e indipendente alle opportunità di inclusione, formazione e partecipazione e di garantire dunque il pieno sviluppo della persona sulla scorta dei diritti e delle libertà.
Si è assistito, inoltre, all’avanzamento della consapevolezza rispetto alle condizioni delle persone affette da disabilità e rispetto alla necessità di riconoscere e promuovere i diritti delle persone disabili. Tale tendenza è bene testimoniata dall’approvazione della Convenzione delle Nazioni Unite sui diritti delle persone con disabilità (CRPD) da parte dell'Assemblea Generale delle Nazioni Unite il 13 dicembre 2006.
La comunità internazionale e, gradualmente, i legislatori nazionali, hanno quindi iniziato a considerare la persona con disabilità sotto una prospettiva differente, complessiva e al contempo multidimensionale, nella quale la condizione di disabilità non venga più identificata unicamente sulla base delle menomazioni fisiche, sensoriali e psichiche e dei corrispettivi danni alle funzioni vitali e lavorative, ma anche sulla base delle esigenze esistenziali, relazionali, affettive, formative e culturali e, soprattutto, del ruolo esercitato dall’interazione con i contesti ambientali e sociali all’interno dei quali le persone sono inserite.
In questa nuova prospettiva, la disabilità varca allora le condizioni fisiologiche, sensoriali e psichiche dell’individuo e si estende ai fattori ambientali fino a comprendere l’insieme delle barriere che in diverso modo limitino il pieno sviluppo delle persone affette da disabilità nella propria individualità e nella società.
Come sopra ricordato, nel maggio 2001 l'OMS ha approvato la già citata International Classification of Functioning, Disability and Health (ICF[2],- Classificazione Internazionale del Funzionamento, della Disabilità e della Salute), con lo scopo di integrare il modello clinico di riconoscimento delle condizioni di disabilità con il cosiddetto “modello sociale”. Tramite l’ICF[3] si intende quindi descrivere non le persone, ma le loro situazioni di vita quotidiana in relazione al loro contesto ambientale e si intende rappresentare l’individuo non solo come persona affetta da malattie o disabilità, evidenziando piuttosto la contemporanea unicità della situazione e la globalità delle condizioni che interagiscono sullo status di difficoltà rendendolo invalidante.
Il primo aspetto innovativo dell’ICF riguarda il linguaggio adottato nella descrizione della disabilità ed emerge chiaramente nel titolo della classificazione. A differenza delle precedenti classificazioni (ICD - International Classification of Diseases - e ICIDH), dove veniva dato ampio spazio alla descrizione delle malattie dell’individuo, ricorrendo a termini quali malattia, menomazione ed handicap (usati prevalentemente in accezione negativa, ossia in riferimento a situazioni di deficit) nell’ultima classificazione l’OMS fa riferimento a termini che analizzano la salute dell’individuo in chiave positiva (funzionamento e salute). La disabilità non viene definita dunque come malattia o menomazione ma piuttosto come un discostamento da una piena condizione di salute[4].
L’ICF vuole fornire un’ampia analisi dello stato di salute degli individui ponendo attenzione sulla correlazione fra salute e ambiente. L’analisi delle varie dimensioni esistenziali dell’individuo porta a evidenziare non solo come le persone convivano con la loro patologia, ma anche quali azioni sia possibile adottare per migliorare la qualità della loro vita agendo sui canali di inclusione e di partecipazione sociale, culturale e lavorativa: si giunge, così, alla definizione di disabilità come una “condizione di salute in un ambiente sfavorevole”.
L’ICF sancisce il passaggio da un approccio unicamente medico o clinico all’interpretazione della disabilità ad un approccio che includa una componente sociale, dove la disabilità è il risultato degli svantaggi causati dall’ambiente fisico e sociale sulla persona. La disabilità, nelle diverse forme e gradi che essa può assumere, è dunque il risultato dell’interazione tra una dimensione individuale legata allo stato di salute della persona e una dimensione contestuale, composta di diversi fattori potenzialmente limitativi e restrittivi verso la possibilità di partecipazione sociale e di vita indipendente della persona.
Il processo di convergenza internazionale nel riconoscimento della complessità della condizione delle persone affette da disabilità ha trovato l’ultimo importante traguardo nella già richiamata Convenzione ONU sui diritti delle persone con disabilità[5], la quale, facendo eco alle considerazioni scientifiche dell’ICF, ha introdotto una definizione di disabilità del tutto nuova rispetto al passato. Le persone con disabilità sono definite come i soggetti che presentano durature menomazioni fisiche, mentali, intellettive o sensoriali tali che, in interazione con barriere di diversa natura, possono ostacolare la loro piena ed effettiva partecipazione nella società su base di uguaglianza con gli altri individui.
La Convenzione non ha inteso riconoscere nuovi diritti alle persone con disabilità, ma piuttosto garantire che queste ultime possano godere di tutti i diritti riconosciuti agli altri cittadini, confermando in favore delle persone con disabilità i principi fondamentali in tema di riconoscimento dei diritti di pari opportunità e di non discriminazione e specificando la portata dei vari strumenti di tutela dei diritti umani delle persone con disabilità. Scopo della Convenzione è infatti promuovere, proteggere e garantire il pieno ed uguale godimento di tutti i diritti umani e di tutte le libertà fondamentali da parte delle persone con disabilità, e promuovere il rispetto per la loro intrinseca dignità.
Oggi, il termine disabilità viene adoperato dall’ONU e dall’OMS come “categoria” generale che si declina, nella sua componente di condizione di salute individuale, in diverse forme: invalidità/handicap (impairments) legate a parti del corpo o a funzionalità dello stesso; limiti nell’attività individuale determinati da fattori ambientali; restrizioni nella partecipazione e interazione sociale[6].
La Convenzione ONU del 2006 dispone che ogni Stato presenti un rapporto dettagliato sulle misure prese per adempiere ai propri obblighi e sui progressi conseguiti al riguardo. La legge italiana di ratifica della Convenzione (Legge 3 marzo 2009, n.18) ha contestualmente istituito l'Osservatorio Nazionale sulla condizione delle persone con disabilità che ha, tra gli altri, il compito di promuovere l'attuazione della Convenzione ed elaborare il rapporto dettagliato sulle misure adottate di cui all'art. 35 della stessa Convenzione, in raccordo con il Comitato Interministeriale dei Diritti Umani (CIDU).
La nuova concezione sanitaria e sociale promossa dall’OMS, insieme ai principi stabiliti all’interno della Convenzione ONU sui diritti delle persone con disabilità, di cui l’Unione Europea è parte firmataria, è stata accolta e recepita dall’UE attraverso diversi atti. L’Unione Europea è intervenuta, nelle materie di propria competenza, con atti legislativi e di policy, vale a dire sia mediante direttive che con atti di indirizzo e di programmazione.
Partendo dagli interventi più recenti, un ruolo primario e strategico nella creazione di un Framework Europeo conforme e a sostegno della CDPD dell’ONU è rappresentato dalla European Disability Strategy 2010-2020. Questa costituisce il più importante strumento di implementazione della Convenzione ONU nell’Unione realizzato con il coinvolgimento attivo delle persone con disabilità e delle rispettive organizzazioni rappresentative . La citata strategia, approvata dalla Commissione Europea nel 2010 con l’obiettivo di promuovere una società europea priva di barriere alle disabilità, individua otto aree di azione prioritarie per favorire l’abbattimento delle barriere poste alle persone con disabilità: accessibilità, partecipazione, uguaglianza, occupazione, partecipazione, istruzione e formazione, protezione sociale, sanità e azione esterna. Sulla linea della strategia 2010-2020, sottoposta ad una valutazione ex-post i cui risultati sono stati pubblicati nel 2020, nel 2017 il Parlamento Europeo ha adottato un report richiamando la necessità di una nuova Disability Strategy 2021-2030. Questa è stata quindi adottata nel marzo 2021.
Già in precedenza l’impegno della Unione europea sui temi citati ha preso forma in diversi provvedimenti volti a potenziare l’accessibilità di prodotti e servizi alle persone con disabilità. Tra questi, si ricorda, sul tema dell’inclusione sociale attraverso tecnologie ICT, la realizzazione già nel 2001 di un documento appositamente dedicato, “eInclusion – The Information Society’s Potential for Social Inclusion in Europe”, al quale ha fatto seguito l’emanazione da parte della Commissione Europea di un documento programmatico, Delivering eAccessibility (26/9/2002), ripreso successivamente dal Consiglio dell’Unione Europea nella risoluzione “eAccessibility for people with disabilities” dello stesso anno, dedicata alla ricerca di soluzioni per migliorare l’accesso delle persone disabili alla Knowledge Based Society nell’ambito delle politiche del lavoro e delle politiche sociali.
Gli sviluppi più recenti a livello sovranazionale, frutto anche dell’attenzione e degli obiettivi posti dalla strategia 2010-2020, si muovono, da un lato, proprio nella direzione sopra delineata di accrescere l’accessibilità per i disabili nel mercato europeo. A tale finalità è orientato l’accordo delle istituzioni Europee sullo European Accessibility Act (Direttiva UE 2019/882 del Parlamento Europeo e del Consiglio del 17 aprile 2019 sui requisiti di accessibilità dei prodotti e dei servizi - Testo rilevante ai fini del SEE), una direttiva finalizzata ad armonizzare il mercato Europeo sul piano delle misure e regole di accesso a prodotti e servizi di particolar rilevanza per le persone con disabilità.
D’altro lato, in armonia con l’articolo 19 della Convenzione ONU, l’Unione Europea ha contribuito al supporto della deistituzionalizzazione delle persone con disabilità devolvendo una parte degli European Structural and Investment Funds (ESIFs) al finanziamento e al supporto tecnico della progettazione e dell’implementazione di programmi di riforma atti a facilitare la transizione da un sistema di assistenza istituzionalizzato ad un sistema di comunità per le persone con disabilità.
Il percorso evolutivo della disciplina normativa sulla disabilità nell’Italia Repubblicana si è sviluppato su un binario indipendente e solo a volte coincidente con quello degli sviluppi della comunità internazionale. Tale percorso ha avuto inizio a partire dagli anni ’60 ma alcune interventi normativi si registrano già nei primi anni di vita della Repubblica.
Sebbene in Costituzione non si ricorra al termine disabilità, va fatta menzione degli articoli del testo che tutelano indirettamente le persone con disabilità. In particolare, si fa riferimento agli articoli 2, 3 31 e 38 della Costituzione.
Per quanto concerne, invece, l’introduzione della tutela della disabilità nella legislazione ordinaria italiana, le prime importanti innovazioni sono arrivate alla fine degli anni ’60, con la Legge n. 406 del 1968 (Norme per la concessione di una indennità di accompagnamento ai ciechi assoluti assistiti dall'Opera nazionale ciechi civili) e la Legge n. 482 del 1968 (Disciplina generale delle assunzioni obbligatorie presso la Pubblica Amministrazione e aziende private). Tali norme istituivano, rispettivamente, l’indennità di accompagnamento per i ciechi civili - poi integrata dall’introduzione della pensione sociale con la legge n. 153 del 1969 e della pensione non reversibile per i sordomuti, istituita dalla legge n.381 del 1970– e, la n. 482, il primo sistema di collocamento obbligatorio delle persone con disabilità. Il progetto di assistenza alle persone con disabilità attraverso la garanzia di provvidenza economiche prosegue con la legge 118 del 1971, la quale riordina organicamente la disciplina sull’invalidità civile, andando ad istituire l’assegno mensile e la pensione di invalidità civile; tale processo giunge al termine con la legge n.18 del 1980 e con la legge del 508 del 1988 con le quali vengono introdotti rispettivamente l’indennità di accompagnamento per gli invalidi civili e in seguito Indennità di comunicazione per i sordomuti e l’indennità speciale per ipovedenti (c.d. “ventesimisti”).
Nel corso degli anni ’80 e ’90 si assiste ad una prima revisione della disciplina riguardante la disabilità e l’accesso alle strutture e ai servizi e si dà vita ad una trasformazione del panorama normativo.
Un iniziale contributo di grande importanza arriva con la legge n.13 del 1989, n.13 (Disposizioni per favorire il superamento e l'eliminazione delle barriere architettoniche negli edifici privati) la quale inaugura una nuova concezione dell’handicap, non più definito come condizione della persona ma come difficoltà o impossibilità di utilizzo di risorse e strutture derivato dalla costruzione degli edifici.
Pochi anni più tardi segue la legge n.104 del 1992, denominata “Legge quadro per l’assistenza, l’integrazione sociale e i diritti delle persone handicappate”. La legge 104 è il tentativo più compiuto di una legge organica relativa alla disabilità dettando i principi dell'ordinamento in materia di diritti, integrazione sociale e assistenza della persona handicappata. In particolare, come si vedrà, è qui che la condizione della persona disabile viene definita (art. 3, comma 1) assieme alla condizione di “gravità” dell’handicap riportato (art. 3, comma 3), e qui vengono delineati, tra i diversi temi, i corrispettivi diritti (comma 5) e i caratteri generali delle procedure di accertamento (comma 4), oltre alle varie misure di inclusione sociale e integrazione socio-educativa della persona con handicap. La legge 104/1992 rappresenta lo sforzo più importante intrapreso dal legislatore nel definire le condizioni di disabilità e la definizione di handicap.
Una ulteriore innovazione legislativa di rilevanza nell’ambito del collocamento lavorativo obbligatorio è stata apportata dalla legge n. 68 del 1999 intitolata “Norme per il diritto al lavoro dei disabili”. La legge sostituisce il collocamento obbligatorio previsto dalla legge n.482 del 1968 con il nuovo “collocamento mirato”, inteso come strumento personalizzato di inserimento e di integrazione lavorativa per la persona con disabilità accanto al quale si pongono misure di incentivo e di obbligo all’assunzione di persone con disabilità.
Le legge n.68 del 1999 è stata modificata dal decreto legge n.151 del 2015, il quale pone nuove linee guida in materia di collocamento mirato delle persone con disabilità con l’obiettivo di omogeneizzare e semplificare le pratiche e procedure in atto nel territorio nazionale.
Un ultimo intervento che va qui menzionato nel quadro normativo e programmatico sulla disabilità è il Programma di azione biennale per la promozione dei diritti e l'integrazione delle persone con disabilità definito dall’Osservatorio nazionale sulla Disabilità (adottato con D.P.R. del 4 ottobre 2013).
Il Programma detta delle linee di azione in diversi ambiti di intervento aventi a che fare con la qualità della vita delle persone con disabilità. Ad essere responsabili dell’applicazione di tali indicazioni di operazione sono, a diverso titolo, i diversi livelli istituzionali - Governo, Ministeri, Parlamento, Regioni ed Enti locali.
Il Programma d’Azione è stato emanato nella sua prima versione nel 2013 ed è stato poi rinnovato, in continuità con il primo da un Secondo Programma d’Azione biennale per la promozione dei diritti e l'integrazione delle persone con disabilità nel 2017 (D.P.R. 12 ottobre 2017).
Entrambi i programmi si propongono di rappresentare la condizione di disabilità nella sua interezza e per il suo valore, non solo come un problema assistenziale confinato entro il perimetro delle politiche di “welfare” ma come un imprescindibile ambito di tutela dei diritti che investe la politica e l’amministrazione in tutte le sue articolazioni, nazionali, regionali e locali. Ciò in conformità con gli impegni assunti dall’Italia nella ratifica della Convenzione ONU sui diritti delle Persone con Disabilità (Legge n.18 del 2009) e l’obiettivo generale di valorizzare le diversità umane che sottende l’intero testo. Inoltre, il Secondo Programma abbraccia la necessità di rispondere alla richiesta di “cittadinanza piena e integrale” dei soggetti più fragili e vulnerabili e, in tal senso, si propone di offrire “suggerimenti e indicazioni per ripensare complessivamente una società più giusta, coesa e rispettosa delle tante diversità che compongono la comunità nazionale.
Sul tema della disabilità, la compresenza di diverse definizioni a livello nazionale, comunitario e internazionale rende opportuna un’esposizione e precisazione delle diverse condizioni di svantaggio che possono coinvolgere – anche contemporaneamente – le persone: si fa riferimento, infatti, alle categorie di persona non autosufficiente, portatore di handicap, invalido e inabile.
La distinzione tra queste condizioni era stata anticipata già dall’intervento classificatore dell’OMS che, nella classificazione ICIDH, nel superare la visione di disabilità come malattia (disease) già differenziava la “menomazione” (impairment) dalla disabilità (disability) e dall’ “handicap”[13].
Sul piano normativo nazionale, le differenze intercorrenti tra le categorie sopra riportate – le quali, come si vedrà, non si escludono vicendevolmente - consistono primariamente nei requisiti che conducono al riconoscimento dello status corrispondente; poi, la modalità di accertamento dei requisiti fisici, psichici e sensoriali è parzialmente differente; infine, la platea di benefici e servizi a cui hanno accesso gli individui e le famiglie varia a seconda delle condizioni indicate.
Di seguito, si definisce ciascuno degli stati sopra riportati individuandone il riferimento normativo nella legislazone nazionale per poi evidenziarne, nei capitoli successivi, le procedure di accertamento e le corrispettive prestazioni economiche.
Il termine “disabile” è apparso in un contesto giuridico per la prima volta con la legge n.68 del 1999[14], che ha introdotto una definizione di disabilità a fini lavorativi. Fino ad allora, il principale testo normativo di riferimento era la normativa italiana per il superamento delle barriere architettoniche e la progettazione accessibile del 1989[15], testo che introduceva la categoria di “persone con ridotta o impedita capacità motoria o sensoriale”. L’articolo 1 della legge n.68 del 1999 definisce persone disabili:
· le persone in età lavorativa affette da minorazioni fisiche, psichiche o sensoriali e i portatori di handicap intellettivi che comportino una riduzione della capacità lavorativa superiore al 45% accertata dalle competenti commissioni per il riconoscimento dell’invalidità civile sulla base della classificazione internazionale delle menomazioni elaborata dall’OMS;
· le persone invalide del lavoro, con riduzione della capacità lavorativa superiore al 33%, come accertato dall’INAIL;
· le persone non vedenti e sordomute, così come definite dalle Leggi n.381 del 1970[16] e n.382 del 1970[17];
· le persone invalide di guerra e civili di guerra e invalide per servizio con minorazione dalla 1° alla 8° categoria (secondo le tabelle annesse al Testo Unico delle norme in materia di pensioni di guerra – DPR n.915 del 1978[18]).
Accanto ai criteri stabiliti all’interno della normativa nazionale, ulteriori definizioni sono impiegate da parte di istituzioni nazionali a fini statistici e comparativi con il contesto europeo internazionale.
L’Istat, in particolare, precisa che la popolazione di riferimento per l’area disabili è data dalle persone disabili con età inferiore a 65 anni. Più precisamente, nell’area disabili rientrano gli interventi e i servizi a cui possono accedere utenti con problemi di disabilità fisica, psichica o sensoriale (comprese le persone affette da HIV o colpite da TBC). Le prestazioni rivolte agli anziani non autosufficienti rientrano invece nell’area “Anziani”, in cui sono compresi anche a i servizi e gli interventi a favore di anziani malati del morbo di Alzheimer.
Allo stesso tempo, l’Istat ha fatto riferimento alla classificazione ICF per individuare la definizione di disabilità adottata in diversi lavori scientifici.
L’ordinamento italiano non prevede una definizione normativa della condizione di “non autosufficienza”. Tale definizione va ricavata dunque da fonti altre rispetto alla legge ordinaria.
Il Piano per la non autosufficienza 2019-2021, approvato con DPCM del 21 novembre 2019 (art. 1) con funzione di decreto di riparto delle risorse del Fondo per la non autosufficienza per gli anni 2019-2021, può essere considerato un primo testo nazionale di intento programmatico che, fatta propria la dimensione sopravvenuta di strutturalità delle risorse del Fondo, avvia sperimentalmente un percorso di definizione dei beneficiari degli interventi in maniera omogenea su tutto il territorio nazionale. Peraltro, il precedente decreto interministeriale del 26 settembre 2016, recante il riparto del Fondo nazionale per la non autosufficienza per l’anno 2016 (emanato prima che sulla materia intervenisse il legislatore con il decreto legislativo n. 147 del 2017’ , il cui articolo 21, comma 6, prevede il Piano per la non autosufficienza quale strumento programmatico per l’utilizzo del fondo) individuava, all’articolo 7, nello strumento del Piano nazionale l’ambito per la definizione dei livelli essenziali e considerava a tal fine prioritaria «l’individuazione dei beneficiari, a partire dalla definizione di disabilità gravissima di cui all’articolo 3, nelle more della revisione delle procedure di accertamento della disabilità e con l’obiettivo di adottare una nozione di persone con necessità di sostegno intensivo, differenziato sulla base dell’intensità del sostegno necessario».
Accanto ai disabili gravissimi, il Piano per la non autosufficienza individua come beneficiari degli interventi a valere sul Fondo anche la categoria dei “non autosufficienti gravi”, senza però dare una definizione della categoria in questione.
A tal fine, sono state identificati specifici indicatori e condizioni biomediche di gravità tale da manifestare la maggiore onerosità assistenziale non sanitaria richiesta. Si tratta, ad esempio, come indicato nel Piano, “di persone con gravissimo stato di demenza o con ritardi mentali gravi e profondi, tali da compromettere lo svolgimento in autonomia delle funzioni essenziali, oppure persone con gravissima – opportunamente qualificata – compromissione motoria da patologia neurologica o muscolare (es. SLA, SMA, sclerosi multipla, Parkinson) oppure persone la cui vita dipende, qualunque sia la grave patologia da cui sono affette, da assistenza continuativa e monitoraggio nelle 24 ore, sette giorni su sette”. Persone non autosufficienti sono dunque coloro che hanno subito la perdita permanente, totale o parziale, delle abilità fisiche, psichiche, sensoriali, cognitive e relazionali, alla quale consegue l’incapacità di svolgere le azioni essenziali della vita quotidiana senza l’aiuto di altri e di interagire con altri individui e con il contesto sociale di appartenenza. Le persone non autosufficienti, identificabili con persone con gravissima disabilità e con anziani non autosufficienti, necessitano pertanto di percorsi assistenziali integrati in cui la componente sanitaria si associa a quella a valenza sociale.
Il Dpcm 12 gennaio 2017[22] di aggiornamento dei Livelli essenziali di assistenza (LEA), all’art. 21, rinvia per le non autosufficienze ai percorsi assistenziali domiciliari, territoriali, semiresidenziali e residenziali per i quali è prevista l'erogazione congiunta di attività e prestazioni afferenti all'area sanitaria e all'area dei servizi sociali. Più in particolare, il Sistema Sanitario Nazionale garantisce l'accesso unitario ai servizi sanitari e sociali, la presa in carico della persona e la valutazione multidimensionale dei bisogni, sotto il profilo clinico, funzionale e sociale. Il Progetto di assistenza individuale (PAI) definisce i bisogni terapeutico-riabilitativi e assistenziali della persona ed è redatto dall'unità di valutazione multidimensionale, con il coinvolgimento di tutte le componenti dell'offerta assistenziale sanitaria, sociosanitaria e sociale, del paziente e della sua famiglia.
Lo stato di handicap, diverso da quello di minorazione civile, è definito dalla Legge n. 104 del 1992[23].
Il primo comma dell'articolo 3 della legge 104 de 1992 definisce la persona handicappata colei che presenta una minorazione fisica, psichica o sensoriale, stabilizzata o progressiva, che causa difficoltà di apprendimento, di relazione o di integrazione lavorativa e tale da determinare un processo di svantaggio sociale o di emarginazione. L’ handicap è una condizione di svantaggio sociale definito in maniera relativa rispetto al resto della popolazione identificata come normale. Lo svantaggio sociale deriva dall’interazione tra la menomazione (fisica, sensoriale, psichica) - senza però sovrapporsi completamente alla stessa- e il contesto sociale di riferimento in cui la persona vive. Il terzo comma dello stesso articolo definisce la condizione di gravità come l’ipotesi in cui la minorazione, singola o plurima, correlata all'età, riduce l'autonomia personale in modo da rendere necessario un intervento assistenziale permanente, continuativo e globale nella sfera individuale o in quella di relazione.
Diversamente dalla valutazione delle minorazioni civili, la procedura di accertamento dello stato di handicap si basa su criteri medico-sociali che tengono conto della difficoltà di inserimento sociale della persona e non si fonda quindi univocamente su criteri medico-legali o quantitativi legati all’incapacità lavorativa personale. La diversità dei criteri di valutazione tra l'invalidità civile e la situazione di handicap è importante dal momento che essa può determinare il fatto che ad una percentuale di invalidità inferiore al 100%, corrisponda contemporaneamente il riconoscimento della situazione di handicap grave nel caso in cui la patologia comporti serie difficoltà nella vita di relazione e inserimento sociale (ai sensi dell'art. 3, comma 3 della Legge n.104 del 1992[24]). Una persona può infatti vedersi riconosciuta contemporaneamente sia la certificazione di invalidità civile, cecità o sordomutismo che quella di handicap. Anche le persone con invalidità diverse da quella civile (di guerra, per servizio, di lavoro) possono richiedere la certificazione di handicap.
La definizione di invalidità civile precede storicamente le definizioni delle altre condizioni sopra descritte poiché è stata definita all’interno della legge n.118 del 1971[25], uno dei primi interventi normativi a difesa e tutela delle persone con disabilità la quale considera mutilati o invalidi civili “i cittadini affetti da minorazioni congenite o acquisite, anche a carattere progressivo, compresi gli irregolari psichici per oligofrenie di carattere organico o dismetabolico, insufficienze mentali derivanti da difetti sensoriali e funzionali che abbiano subito una riduzione permanente della capacità lavorativa non inferiore a un terzo o, se minori di anni 18, che abbiano difficoltà persistenti a svolgere i compiti e le funzioni proprie della loro età”. La condizione di invalidità si presenta dunque in una difficoltà nello svolgere indipendentemente funzioni e mansioni di vita quotidiana e di relazione.
Ai soli fini dell'assistenza socio-sanitaria e della concessione dell'indennità di accompagnamento, si considerano mutilati ed invalidi i soggetti ultrasessantacinquenni che abbiano difficoltà persistenti a svolgere i compiti e le funzioni proprie della loro età (comma 2 art. 2, aggiunto dall’articolo 6, del decreto legislativo n. 509 del 1988[26]).
Sono esclusi gli invalidi per cause di guerra, di lavoro, di servizio[27], nonché i ciechi e i sordomuti[28] per i quali provvedono altre leggi.
La valutazione dell'invalidità civile si basa sulla riduzione della capacità lavorativa, con la conseguente attribuzione di una percentuale compresa tra un minimo del 33% e un massimo del 100%. L'art. 1, comma 4, lettera c), del decreto legislativo n.509 del 1988, stabilisce che la determinazione della percentuale di riduzione della capacità lavorativa deve basarsi anche sull'importanza che riveste, in attività lavorative, l'organo o l'apparato sede del danno anatomico o funzionale[29]. A tal proposito, il decreto legislativo in questione prevede (art. 4.1) che in caso di concorso o di coesistenza in uno stesso soggetto di più minorazioni, il danno globale non è valutato addizionando i singoli valori percentuali ma considerato nella sua incidenza reale sulla validità complessiva del soggetto. “Ai fini della valutazione della riduzione della capacità lavorativa, le infermità devono essere accertate da apposite indagini cliniche, strumentali e di laboratorio, allo scopo di determinare la entità delle conseguenze e delle complicanze anatomo-funzionali permanenti ed invalidanti in atto” (art. 1, comma 2). Per i minori di 18 anni, rilevano difficoltà persistenti nello svolgere i compiti e le funzioni proprie della loro età.
Il Decreto ministeriale 5 febbraio 1992[30] ha poi definito le modalità per la valutazione dell'invalidità civile, della cecità civile e del sordomutismo, e indicato le relative percentuali di riferimento. Il sistema rimane legato all'analisi e alla misurazione percentuale di ciascuna menomazione anatomico-funzionale e dei suoi riflessi negativi sulla capacità lavorativa e molte infermità non risultano gabellate; tuttavia, è possibile valutarne il danno con un criterio analogico. Viene inoltre indicata la percentuale di invalidità per i maggiori di quindici anni ai fini dell'iscrizione alle liste speciali di collocamento ai sensi della legge n.68 del 1999[31].
L’eventuale accertamento di una invalidità anche totale (100%) non è incompatibile con l’inserimento lavorativo della persona invalida. Ai sensi dell’art. 1, comma 3, della Legge n. 508 del 1988, il riconoscimento del diritto all’indennità di accompagnamento, che presuppone l’incapacità di deambulare senza l’aiuto permanente di un accompagnatore e/o di compiere gli atti quotidiani della vita, non impedisce la possibilità di svolgere attività lavorativa.
Il nostro ordinamento prevede che la certificazione della disabilità venga emessa tramite accertamento delle condizioni di: invalidità civile, handicap e disabilità.
Gli ultimi interventi normativi – tra i quali va segnalato il decreto-legge n.76 del 2020, (“Decreto Semplificazioni”) convertito in legge n.120 del 2020 – si muovono nella direzione di semplificare le procedure di accertamento, delle modalità di certificazione e delle misure di accesso ai diritti e ai servizi riservati ai cittadini con disabilità.
Per quanto concerne l’accertamento sanitario, accanto ai requisiti sanitari specifici per ciascuna certificazione, l’accesso alle procedure di accertamento richiede il possesso preliminare di requisiti anagrafici e di dimora.
Possono presentare domanda di riconoscimento dell’invalidità civile, cecità civile, sordità, disabilità e handicap: i cittadini italiani con residenza in Italia; i cittadini stranieri comunitari legalmente soggiornanti in Italia e iscritti all’anagrafe del comune di residenza; i cittadini stranieri extracomunitari legalmente soggiornanti in Italia, titolari del requisito del permesso di soggiorno di almeno un anno, come previsto dall’articolo 41 del Testo Unico per l’immigrazione, anche se privi di permesso di soggiorno CE di lungo periodo.
L’accertamento del possesso dei requisiti sanitari previsti dalla legge per il riconoscimento dell’invalidità civile, cecità civile, sordità, disabilità e handicap viene dunque eseguito da una Commissione medico-legale presso le Aziende Sanitarie Locali o direttamente presso l’INPS nelle Province dove la Regione ha delegato l’accertamento all’Istituto.
Nel caso di disabilità in fase evolutiva, il decreto legislativo n.66 del 2017[32] prevede che l'accertamento medico-legale ai fini dell'inclusione scolastica di cui alla legge n.104 del 1992 e la valutazione del Profilo di Funzionamento avvengano attraverso l’intervento di due commissioni, ciascuna incaricata di una fase distinta del processo di accertamento:
1) una commissione medico-legale dell’INPS, per l’accertamento della disabilità, composta da un medico legale, che assume le funzioni di presidente, e da due medici specialisti, scelti fra quelli in pediatria, in neuropsichiatria infantile o nella specializzazione inerente la condizione di salute del soggetto. Tali commissioni sono integrate da un assistente specialistico o dall'operatore sociale, individuati dall'ente locale, nonché dal medico INPS;
2) commissione dell’Unità di Valutazione Multidisciplinare (UVM) dell’ASL integrata dalla famiglia e da un docente della Scuola per la redazione del Profilo di funzionamento e incaricata della valutazione dei bisogni educativi e delle risorse necessarie per l'alunno.
Per avviare il processo di accertamento dello stato di invalidità civile, cecità civile, sordità, disabilità e handicap l’interessato deve recarsi da un medico certificatore (è sufficiente il medico di base) e chiedere il rilascio del certificato medico introduttivo con l’esatta natura delle patologie invalidanti e la relativa diagnosi. Il medico compila il certificato online e lo inoltra all’INPS attraverso il servizio dedicato, stampando una ricevuta completa del numero univoco del certificato della procedura attivata. La ricevuta viene consegnata dal medico all’interessato insieme a una copia del certificato medico originale che il cittadino dovrà esibire all’atto della visita medica. Per la presentazione della domanda d’invalidità civile, il certificato medico introduttivo ha una validità di 90 giorni.
Ottenuto il certificato medico, la domanda per il riconoscimento dello stato di invalidità civile, cecità civile, sordità, disabilità e handicap va presentata attraverso il servizio online dell’INPS. Con l’eccezione delle domande di aggravamento, non è possibile presentare una nuova domanda per la stessa prestazione prima della fine della procedura in corso o, in caso di ricorso giudiziario, dell’intervento di una sentenza passata in giudicato.
Ricevuta la domanda completa, l’INPS provvede, per le Province dove l’accertamento sanitario è svolto dalle ASL, a trasmetterla online alla ASL di competenza. Una volta presentata la domanda, il cittadino riceve la data della visita medica di accertamento, in base al calendario di appuntamento della ASL di residenza o del domicilio alternativo. Nel caso in cui l’accertamento sia svolto dall’INPS, saranno le stesse Commissioni mediche dell’Istituto a calendarizzare la data della visita medica. All’invalido affetto da patologia oncologica la visita è fissata entro 15 giorni dalla domanda.
In caso di non trasportabilità il medico certificatore (anche diverso da quello che ha certificato l’invalidità) deve compilare e inviare online il certificato medico di richiesta di visita domiciliare, almeno cinque giorni prima della data già fissata per la visita ambulatoriale. Il Presidente della Commissione medica si pronuncia entro cinque giorni dalla ricezione della richiesta, comunicando al cittadino la data e l’ora della visita domiciliare o indicando una nuova data di invito a visita ambulatoriale. In caso di impedimento, l’interessato può scegliere tra una delle date possibili indicate dal sistema. Se l’interessato non si presenta alla visita viene convocato una seconda volta. Ogni ulteriore assenza sarà considerata rinuncia e farà decadere la domanda. Alla visita l’interessato può farsi assistere da un medico di sua fiducia.
Ultimati gli accertamenti, la Commissione redige il verbale di visita firmato da almeno tre medici (incluso eventualmente il rappresentante di categoria). Il verbale ASL è poi validato dal Centro Medico Legale (CML) dell’INPS che può disporre nuovi accertamenti o procedere con visita diretta. Il verbale definitivo viene inviato in duplice copia all’interessato: una con tutti i dati sanitari (anche sensibili) e l’altra con il solo giudizio finale. Sui verbali definiti dalle Commissioni mediche, la Commissione Medica Superiore (CMS) effettua un monitoraggio a campione o su segnalazione dei Centri medici dell’INPS. Gli accertamenti disposti dalla CMS, successivamente all’invio del verbale al cittadino possono prevedere un riesame della documentazione sanitaria agli atti o una visita diretta. Se la Commissione medica ritiene le minorazioni suscettibili di modificazioni nel tempo, il verbale indica la data entro cui l’invalido dovrà essere sottoposto a una nuova visita di revisione.
Con decreto ministeriale 2 agosto 2007 il Ministero dell’Economia e delle Finanze e il Ministero della Salute hanno individuato le patologie e le menomazioni escluse dagli accertamenti di controllo. Il decreto indica la documentazione sanitaria da richiedere agli interessati o alle Commissioni mediche delle ASL (se non acquisita agli atti) idonea a confermare la minorazione. Gli invalidi che accusano un aggravamento delle proprie condizioni possono presentare apposita domanda online all’INPS completa del certificato medico di accertamento della modifica del quadro clinico preesistente.
Tale linea è stata ripresa nelle più recenti innovazioni normative. In sede di conversione in legge del Decreto Semplificazioni (decreto-legge 16 luglio 2020, n. 76 contenente Misure urgenti per la semplificazione e l’innovazione digitale) sono stati introdotti al Senato gli articoli 29 bis e 29 ter che contengono semplificazioni dei procedimenti di accertamento degli stati di invalidità e handicap. In particolare, l’articolo 29 ter introduce delle novità sulla procedura di accertamento di invalidità civile ed handicap (ex Legge n.104 del 1992), precedentemente innovato dall'art.20 della Legge n.102 del 2009.
Il nuovo articolo 29 ter prevede che le commissioni possano effettuare valutazioni di invalidità civile o accertamento di handicap anche solo su documenti ed atti di carattere clinico, senza dover convocare di persona l’interessato in tutti i casi in cui sia presente una documentazione sanitaria che consenta una valutazione obiettiva.
Il secondo comma aggiunge che tale modalità di valutazione sui soli atti può essere richiesta dal diretto interessato o da chi lo rappresenta unitamente alla produzione di documentazione adeguata o in sede di redazione del certificato medico introduttivo. Tale alternativa, che permette di snellire le procedure di accertamento ed evita agli interessati una convocazione in presenza non sempre di facile attuazione, è permessa solamente in quei casi in cui la documentazione di certificazione non lasci alcun dubbio sull’effettività dello stato disabilità o invalidità civile. Nelle ipotesi in cui la documentazione non sia sufficiente per una valutazione obiettiva, l’interessato è convocato a visita diretta.
Tali innovazioni normative non sono però entrate in vigore da subito, mancando ancora i successivi atti normativi e regolamentari.
Le prassi operativa e i procedimenti amministrativi di accertamento o valutazione finora descritti non sembrano riconducibili al concetto di disabilità espresso dalla Convenzione ONU né alla visione socio-contestuale multifattoriale espressa all’interno della classificazione ICF offerta dall’OMS. La valutazione della condizione di disabilità avviene principalmente sulla base della condizione di salute individuale e, in particolare, sul grado di invalidità reso dalle menomazioni fisiche, psichiche o sensoriali. Lo conferma la composizione delle commissioni di valutazione, solo in alcuni casi integrata da membri che possano considerare la capacità di integrazione del soggetto all’interno di un contesto sociale, educativo e lavorativo.
Vi sono però ambiti dell’accertamento dello stato della persona con disabilità e delle successive procedure per il supporto del progetto di vita della persona con disabilità in cui si tiene conto delle indicazioni ONU e, parzialmente, dei criteri ICF. Un esempio è la valutazione del Profilo di funzionamento per l’accertamento della disabilità in età evolutiva e gli interventi di integrazione socio-sanitaria programmati tramite la redazione del Progetto Personalizzato. La stesura del Progetto è preceduta dalla Valutazione Multidimensionale (VMD) a cura delle Unità di valutazione multidimensionale (UVM), le quali accertano il bisogno clinico, funzionale e sociale sulla base del quale elaborare successivamente il Piano assistenziale individualizzato (PAI) per la formale presa in carico.
L’approccio della valutazione multidimensionale è stato utilizzato anche dal decreto interministeriale del 23 novembre 2016, attuativo della legge c.d. Dopo di Noi, sui Requisiti per l'accesso alle misure di assistenza, cura e protezione a carico del Fondo per l'assistenza alle persone con disabilità grave prive del sostegno familiare, nonché sulla ripartizione alle Regioni delle risorse per l'anno 2016.
Il decreto pone il sistema di classificazione ICF come diretto fondamento della valutazione multidimensionale, la quale deve essere effettuata in coerenza con il modello bio-psico-sociale promosso all’interno dell’ICF: l’articolo 2, comma 1 del decreto afferma infatti che le valutazioni multidimensionali devono essere effettuate da equipe multi professionali in cui siano presenti almeno le componenti clinica e sociale, secondo i principi della valutazione bio-psicosociale e in coerenza con il sistema di classificazione ICF.
La valutazione multidimensionale è stata inserita come pre-requisito per l’accesso, da parte delle persone con disabilità, agli interventi e ai benefici previsti dalla legge. Essa è svolta da gruppi di lavoro eterogeneamente composti (le cosiddette “equipe multidisciplinari”) in grado di determinare lo stato di salute globale dell’individuo guardando alla condizione fisica e psichico-affettiva, allo stato cognitivo e alle capacità funzionali e mettendo in relazione tali indicatori personali con i fattori socio-economici e ambientali. Tali team, che uniscono personale professionale di esperienza clinico-sanitaria e dell’assistenza sociale, lavorano congiuntamente all’interno delle Unità di Valutazione Multidimensionale. Oltre ad esaminare le necessità della persona in particolari condizioni di bisogno sanitario, sociale, relazionale e ambientale, il team all’interno della UVM individua gli interventi personalizzati e appropriati sulla base della disponibilità di diversi servizi territoriali.
L’analisi da essi condotta deve considerare almeno le seguenti aree afferenti la qualità di vita della persona con disabilità:
a) cura della propria persona, inclusa la gestione di interventi terapeutici;
b) mobilità;
c) comunicazione e altre attività cognitive;
d) attività strumentali e relazionali della vita quotidiana.
Per garantire una massima comprensione della situazione della persona con disabilità grave, il decreto prevede che il progetto personalizzato sia poi definito assicurando la più ampia partecipazione possibile della persona tenendo conto dei suoi desideri, aspettative e preferenze e prevedendo altresì il suo pieno coinvolgimento nel successivo monitoraggio e valutazione (art.2 comma 3).
Un’altra prospettiva di apertura verso un sistema di maggior integrazione socio-sanitaria e di apertura alla multidimensionalità della valutazione della condizione di disabilità e alla multiprofessionalità degli interventi è contenuta all’interno del articolo 4 (“integrazione socio-sanitaria”) del DM 26 settembre 2016 dedicato al riparto delle risorse finanziarie del Fondo per le non autosufficienze dell’anno 2016. Al comma 1, lettere b) e c), in particolare, le regioni si impegnano ad attivare o rafforzare modalità di presa in carico della persona non autosufficiente attraverso un piano personalizzato di assistenza, che integri le diverse componenti sanitaria, sociosanitaria e sociale in modo da assicurare la continuità assistenziale, superando la frammentazione tra le prestazioni erogate dai servizi sociali e quelle erogate dai servizi sanitari di cui la persona non autosufficiente ha bisogno e favorendo la prevenzione e il mantenimento di condizioni di autonomia, anche attraverso l’uso di nuove tecnologie; inoltre, esse si impegnano ad implementare modalità di valutazione della non autosufficienza attraverso unità multiprofessionali UVM, in cui siano presenti le componenti clinica e sociale, utilizzando le scale già in essere presso le Regioni, tenendo anche conto, ai fini della valutazione bio-psico-sociale, nella prospettiva della classificazione ICF, delle condizioni di bisogno, della situazione economica e dei supporti fornibili dalla famiglia o da chi ne fa le veci.
L’analisi delle condizioni di vita delle persone affette da disabilità nel nostro paese richiede l’osservazione dei livelli di soddisfazione dei bisogni e di qualità della vita da un lato e, dall’altro, l’effettiva partecipazione e inclusione nei contesti sociali, culturali e lavorativi e l’indipendenza ad essi garantita. Si considera necessaro ampliare l’analisi della disabilità sotto una dimensione sociale e collettiva.
I settori di particolare rilevanza nella valutazione dello stato di benessere e inclusione delle persone disabili sono la promozione di una vita independente e l’esclusione sociale, l’accesso – indipendente - all’istruzione e alla formazione (di qualità), l’inserimento nel mondo del lavoro e la tutela dei livelli occupazionali, l’accessibilità alla mobilità, il supporto alle famiglie.
In tale direzione, il rapporto ISTAT 2019 sul mondo della disabilità fornisce un quadro complessivo dello stato attuale delle condizioni di benessere individuale e di partecipazione alla vita sociale e culturale del paese da parte delle persone con disabilità.
Il rapporto, il quale rimanda alla definizione di disabilità adottata adalla Convenzione ONU (CRPD) e alle considerazioni maturate all’interno dell’Icf da parte dell’OMS, cerca di tradurre la dimensione sociale della disabilità in condizoni operative e rilevabili statisticamente. In particolare, il rapporto fa uso del Global activity limitation indicator (Gali) che rileva le persone che riferiscono di avere limitazioni, a causa di problemi di salute, nello svolgimento di attività abituali e ordinarie.
Basandosi sulle definizioni di disabilità sopra menzionate, il rapporto Istat individua 3,1 milioni di persone che, nel nostro Paese, a causa di probemi di salute, soffrono di gravi limitazioni tali da impedire il normale svolgimento di attività quotidiane abituali. La composizione demografica rivela la categoria degli anziani come quella maggiormente colpita: ad essere affetti da tali condizioni sono circa 1 milione e mezzo gli ultra settantacinquenni - circa il 20% dell’intera popolazione di questa fascia d’età - di cui circa 990 mila sono donne. Spicca dunque un’età media avanzata delle persone con disabilità (67,5 anni) rispetto a quella della popolazione.
La preponderanza dei casi di disabilità nella popolazione femminile si riscontra anche nel dato generale della popolazione italiana, dove a fronte di un numero medio di persone disabili pari al 4,3% della popolazione maschile si trova una percentuale del 6,0% della popolazione femminile. Questo equlibrio si riflette sui dati regionali, i quali mostrano al contempo una diffusione disomogenea del fenomeno (si veda la tabella sotto).

Tavola 1 Persone con limitazioni gravi nelle attività abitualmente svolte (valori percentuali) per Regione e sesso. Anno 2017, in Istat (2019), p.10.
La salute individuale, indagata come stato di completo benessere fisico, psichico e sociale, interagisce con il contesto sociale e ambientale nel determinare il condizionamento della disabilità sul godimento della vita da parte delle persone con disabilità.
Le persone con gravi limitazioni dichiarano cattive condizioni di salute in una percentuale pari al 61% (62,8% tra le donne) contro lo 0,6%, nel resto della popolazione, un divario che si amplia ulteriormente se si considera la sola popolazione anziana (68,7% contro l’1,6%).
Il riflesso del contesto sociale sullo stato di disabilità delle persone con deficit di salute è riscontrabile nei casi di riduzione o di perdita dell’autonomia nello svolgimento di attività elementari. Tale condizione, che comporta la necessità di un’assistenza esterna di familiari o personale incaricato, riguarda preponderatamente la popolazione anziana e, in particolare, gli ultra settantacinquenni. A queste limitazioni si aggiunge quella dello spostamento autonomo con i mezzi, pubblici e privati. I dati sulla mobilità urbana evidenziano chiaramente come le persone con limitazioni gravi non riescano ad usufruire pienamente dei servizi quanto il resto della popolazione (13% contro il 25,1%).
L’istruzione, in quanto strumento di sviluppo delle potenzialità dell’individuo e in quanto diritto internazionalmente riconosciuto per le persone con disabilità, rappresenta un’area di investimento cruciale per il pieno inserimento sociale, culturale e lavorativo dei ragazzi e l’accesso è ancora ostacolato. La legge 104 del 1992, ha introdotto il Piano Educativo Individualizzato come modello di percorso multidisciplinare costruito sulla combinazione di attività formative scolastiche con interventi di socializzazione e di riabilitazione extra-scolastici. In tale direzione alcuni risultati di rilievo sono stati raggiunti negli ultimi anni nell’inclusione scolastica ed educativa dei ragazzi con disabilità.
Istat (2019) riporta infatti un ampliamento della platea di studenti con disabilità rispetto all’anno scolastico 2009/2010: in tale anno gli iscritti erano 200 mila, mentre nell’anno scolastico 2017/2018 sono stati oltre 272 mila.
Nel Rapporto Istat “L’inclusione scolastica degli alunni con disabilità” (2020) con dati del Ministero dell’istruzione riferiti all’anno scolastico 2018-2019, si mostra un andamento del rapporto degli alunni con disabilità sul totale degli alunni per ordine e anno scolastico più elevato nella scuola secondaria di primo grado. In tutti gli ordini si registra in ogni caso un costante aumento, imputabile sia ad una maggiore riconoscibilità rispetto al passato di alcune patologie, sia ad un più diffuso accesso alle certificazioni.
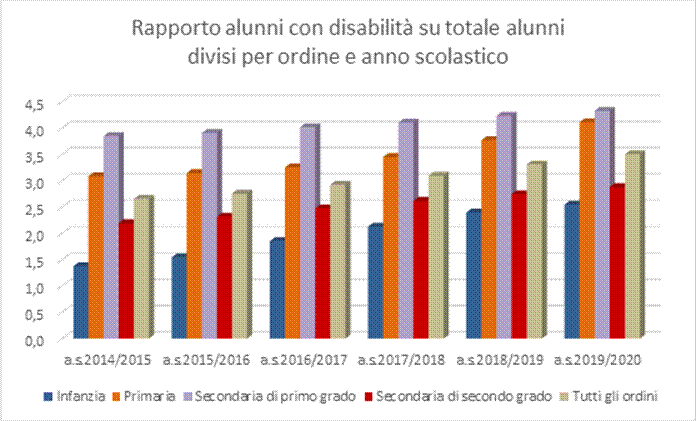
Nello stesso arco temporale è aumentato sensibilmente anche il numero di insegnanti per il sostegno, passati da 89 mila a 156 mila (una crescita vicina al 75%).
Nonostante il positivo miglioramento, rimane una ingente disparità nell’accesso all’istruzione e nei titoli di studio più elevati a danno degli studenti con disabilità e, in particolare, delle studentesse. Come sottolineato dal rapporto Istat 2019 sulla disabilità, la quota di persone con disabilità che hanno raggiunto i titoli di studio più elevati (diploma di scuola superiore e titoli accademici) è pari al 30,1% tra gli uomini e al 19,3% tra le donne, a fronte del 55,1% e 56,5% per il resto della popolazione, mentre ad essere senza titolo di studio è il 17,1% delle donne contro il 9,8% degli uomini tra le persone con disabilità; nel resto della popolazione le quote sono rispettivamente 2% e 1,2%.
Tali differenze sono state approfondite dall’impatto della pandemia di Covid-19 sul mondo dell’istruzione. L’ultima indagine Istat sull'inserimento degli alunni con disabilità nelle scuole statali e non statali pubblicata il 9 dicembre 2020 evidenzia alcuni dati critici. Con la didattica a distanza diminuisce la partecipazione degli alunni con disabilità, dei quali il 23% non ha partecipato alla DAD tra aprile e giugno 2020.
Nell’anno scolastico 2019-2020 è aumentato ancora il numero di alunni con disabilità che frequentano le scuole italiane (+ 13 mila, il 3,5% degli iscritti) così come il numero di insegnanti per il sostegno, con un rapporto alunno-insegnante migliore delle previsioni di legge, sebbene il 37% di questi ultimi non abbia una formazione specifica. Rimangono invece carenti gli assistenti all’autonomia e alla comunicazione nel Mezzogiorno, dove il rapporto alunno/assistente è di 5,5 con picchi di oltre 13 in Campania e in Molise.
Si segnala inoltre la scarsa accessibilità per gli alunni con disabilità motoria (solo nel 32% delle scuole) e molto critica la disponibilità di ausili per gli alunni con disabilità sensoriale (2%).
Differenze si riscontrano anche nel percorso scolastico intrapreso dagli studenti con disabilità, i quali, sempre secondo i dati Istat, privilegiano indirizzi professionali orientati al lavoro immediato dopo il diploma o dopo l’obbligo didattico piuttosto che ad un proseguimento degli studi nel mondo universitario.
Sia l’ accesso all’istruzione che al lavoro hanno un effetto positivo sulla salute e sul benessere percepito individuale. Ciò vale anche per le persone con disabilità, per le quali il grado del titolo di studio incide pesantemente sulle condizioni di salute, considerate cattive più per individui con titolo di studio basso (65,5%) che per persone con titolo di studio elevato (43%).
Un ulteriore dato preoccupante evidenziato dal rapporto Istat concerne l’accessibilità agli edifici scolastici: solo il 31,5% delle scuole ha abbattuto le barriere fisiche e solo nel 17,5% dei casi sono state abbattute le barriere senso-percettive. L’accessibilità alle strutture è un’area in cui il divario territorialè è particolarmente ingente. Altre forme di accessibilità limitata – come la partecipazione a gita scolastiche – condizionano la piena inclusione dello studente all’interno del contesto scolastico.
Al pari dell’istruzione, il lavoro è mezzo di realizzazione, inclusione sociale, autonomia economica e sostentamento per l’intera popolazione e così per le persone con disabilità. La disoccupazione, in particolare, può portare al diradamento delle relazioni sociali, alla perdita di un reddito e di un sostentamento economico e all’impoverimento delle proprie abilità e competenze lavorative.
Come confermato dal report “L’inclusione lavorativa delle persone con disabilità in Italia” [41], il lavoro rimane una dimensione critica per le persone con disabilità, come testimoniano gli squilibri con il resto della popolazione. Il tasso di occupazione di persone con gravi limitazioni ma abili al lavoro è pari al 35,8% (contro il 57,8% delle persone prive di limitazioni gravi), mentre il tasso di inattività è pari al 43,5% (contro il 27,5% delle persone prive di limitazioni).

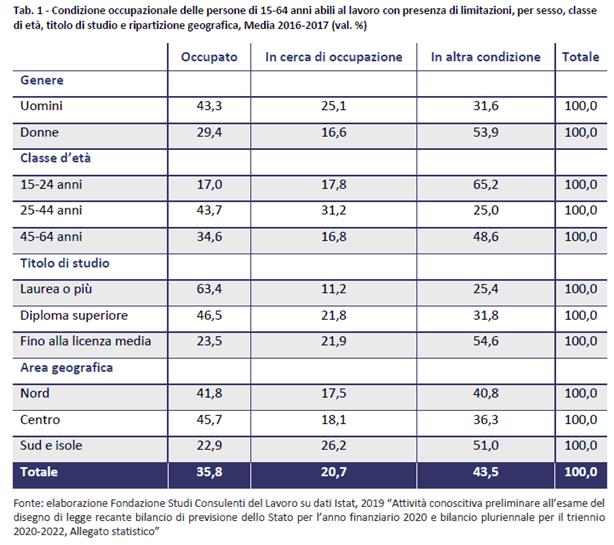
Il primo strumento introdotto nel panorama legislativo italiano per favorire l’ingresso delle persone con disabilità nel mercato del lavoro è stato l’istituto del collocamento mirato, introdotto dalla legge n.68 del 1999. A vent’anni dalla creazione di tale istituto, l’inclusione socio-lavorativa rimane dunque una questione aperta in Italia.
In precedenza, la consapevolezza della disparità di abilità e capitale umano tra persona disabili e il resto dei lavoratori aveva portato il legislatore ald introdurre con la legge n.381 del 1997 la tipologie delle “Cooperative di tipo B”. La funzione di tali enti è specificamente la formazione e il (re)inserimento al lavoro di persone con disabilità fisica, sensoriale e psichica, a fronte di condizioni fiscali agevolate a valere sulla cooperativa.
Malgrado l’implementazione di tale sistema di sostegno all’inclusione lavorativa, il divario che separa le persone con disabilità da una parità di partecipazione al mercato del lavoro rimane grave: considerando la popolazione compresa tra i 15 e i 64 anni, i dati Istat mostrano che solo il 31,3% di coloro che soffrono di limitazioni gravi (26,7% tra le donne, 36,3% tra gli uomini) è occupato – anche in questo caso, con disomogeneità territoriali rilevanti, con il 32,6% degli occupati nel Nord Ovest e il 23,7% nel Nord Est - contro il 57,8% delle persone senza limitazioni. A trovarsi occupate sono le fasce della popolazione adulta: il 53,7% degli occupati ha superato i 50 anni e il 14,3% ne ha più di 60, a testimonianza della maggiore difficoltà che le persone con disabilità incontrano nell’accesso al mondo del lavoro. I lavoratori occupano un’ampia gamma di profili professionali e sono prevalentemente occupati attraverso contratti standard a tempo indeterminato (il 93,7%), con una maggior presenza di forme di lavoro temporaneo tra i giovani (il 27,9% degli under 30 è occupato con queste forme contrattuali). Ciò nonostante, la componente di assunzioni a tempo determinato è in crescita, arrivando a ricoprire la mggioranza del totale delle assunzioni (64% nel 2015). Lo squilibrio tra offerta e domanda di lavoro fa sì che solo il 30% degli iscritti ai registri di collocamento riesca ad ottenere una posizione lavorativa, spesso destinata ad essere risolta nel breve periodo.
I profili fino ad ora sviluppati impattano globalmente sulle possibilità di inclusione sociale e sulle relazioni umane delle persone con disabilità. Al contempo, la mancanza di autonomia che colpisce una larga parte delle persone con gravi limitazioni richiede forme di assistenza all’individuo. Le relazioni interpersonali – famiglia, amici, parenti o vicini – assumono un ruolo cruciale in molti casi per l’adempimento di bisogni e azioni quotidiane. I dati Istat riportano una diffusa condizione di grave isolamento delle persone con disabilità, molte delle quali (600mila) sono privi di una rete di contatti di sostegno o vivono completamente da sole (204 mila).
Una questione particolarmente problematica riguarda la condizione di persone con disabilità non autonome conviventi con i genitori al momento della scomparsa di questi ultimi.
Il complesso di tali situazion si riflette sulla soddisfazione per la vita quotidiana. Solo il 19,2% delle persone con disabilità (il 17,2% se si considera la sola popolazione femminile) dichiara un grado di soddisfazione elevata verso la propria vita, a fronte del 44,5% del resto della popolazione.
Lo strumento principale di contrasto e contenimento degli effetti negativi delle gravi limitazioni sulla disabilità e sulla qualità della vita della persona è il complesso di interventi socio-assistenziali generalmente identificati sotto la categoria di welfare state.
Le persone con disabilità possono beneficiare sia di trasferimenti monetari, i quali possono avere natura assistenziale o previdenziale, sia di trasferimenti in natura, ossia sottoforma di servizi. In Italia prevalgono i trasferimenti di carattere monetario e, nello specifico, le prestazioni assistenziali: secondo la ricerca ISTAT 2019 sopra menzionata, nel 2017 sono state erogate prestazioni assistenziali per 4,3 milioni di utenti, per una spesa totale di 23 miliardi di euro. Le prestazioni previdenziali, invece, nello stesso anno sono state 1,4 milioni per una spesa complessiva di 14 miliardi di euro. I traferimenti monetari rivolti a persone con disabilità si riferiscono primariamente alle pensioni di disabilità. I beneficiari possono però cumulare tale pensione con altre forme di sostegno economico di carattere pensionistico (pensione di vecchiaia, pensione sociale…). Ad ottenere la sola pensione di disabilità è il 52,6% del totale dei beneficiari, con un reddito mediano lordo annuo di 6.185 euro, (circa 515 euro al mese). I traferimenti monetari sono rivolti, oltre che alla persona, alla rispettiva famiglia: quasi il 50% delle famiglie di persone disabili beneficia di tali trasferimenti, principalmente di natura assistenziale, per un valore medio anno di circa 4.524 euro, il 17,8% del reddito medio familiare totale.
Sono circa 2,3 milioni le famiglie con almeno una persona affetta da gravi limitazioni in Italia. Nel 32,4% dei casi queste famiglie ricorrono al sostegno di reti informali per provvedere ai bisogni e ai servizi di assistenza necessari. Ciò nonostante, le famiglie fanno uso diffuso di servizi a pagamento (il 24,4% delle famiglie con perosne disabili contro il 10,1% del resto delle famiglie) sebbene con misure variabili a livello territoriale. La spesa delle famiglie con persone con gravi limitazioni si concentra inoltre nell’acquisto dei medicinali (il 91% delle famiglie dichiara di effettuare tali spese) e di cure mediche (il 79,2%) a cui si può aggiungere l’assistenza domiciliare con personale specializzato.
Tali spese, unite spesso alla mancanza di un reddito per la persona con disabilità e ad un reddito ridotto per i famigliari, incidono pesantenemente sulla condizione economica del nucleo famigliare. Le difficoltà nella conciliazione del lavoro con le attività di cura e assistenza incidono sulle prospettive lavorative dei familiari e, conseguentemente, sul reddito invididuale e complessivo del nucleo, che – tenendo conto dei trasferimenti statali - per le famiglie con persone disabili è mediamente inferiore del 7,8% rispetto al dato nazionale.
Lo scopo dei trasferimenti economici è quello di ridurre il rischio di cadere in uno stato di disagio economico e sociale e di povertà, una condizione che affligge il 34,4% dei nuclei con persone disabili senza trasferimenti scendendo al 18,9% grazie ai trasferimenti economici.
Accanto ai trasferimenti economici, le persone con disabilità hanno diritto a servizi finanziati prevalentemente dalle regioni e dagli enti locali ed erogati da attori del pubblico, privato e del terzo settore. Le istituzioni non profit sono in carico della maggior parte (il 64% delle strutture) delle strutture operanti nei servizi assistenziali, lasciando un ruolo secondario ad imprese (28,7%) e alle istituzioni pubbliche (7,4%) nella predisposizione di strutture socio-assistenziali. L’erogazione di servizi socio-sanitari da parte delle strutture non profit avviene grazie a rilevanti finanziamenti pubblici (il 45,2% delle entrate deriva dal pubblico) e i servizi vengono erogati sia attraverso convenzioni con le istituzioni pubbliche sia nel mercato.
L’incidenza dei diversi soggetti è disomogenea nel territorio nazionale.
I servizi socio-sanitari sono finanziati e offerti primariamente dalle Regioni attraverso i servizi sanitari regionali, i quali erogano sia servizi ambulatoriali che a domicilio (comprendenti il 78% della spesa regionale in servizi socio-sanitari) e, contemporaneamente, servizi di ricovere residenziali o semi-residenziali.
I servizi socio-assistenziali sono invece di competenza dei Comuni, i quali erogano nel complesso un miliardo e 797 milioni di euro per l’assistenza a persone con disabilità.
In risposta alla previsione dell’articolo 38 della Costituzione che riconosce il diritto al mantenimento e all’assistenza sociale a tutti i cittadini inabili al lavoro e sprovvisti dei mezzi necessari per vivere, alle persone con disabilità sono state assicurate diverse forme di agevolazioni – fiscali e sul lavoro, rivolte all’individuo e ai membri del nucleo famigliare – e di prestazioni economiche e previdenziali e di servizi erogati alla persona e alla famiglia.
In particolare, i cittadini che si trovano in condizione di invalidità, previo accertamento sanitario che attesti il loro stato di salute e la verifica dei dati socio-economici e reddituali, possono richiedere il riconoscimento dell’invalidità civile e delle prestazioni economiche a questa collegate.
Le pensioni e gli assegni di invalidità civile costituiscono una forma di intervento funzionale ad attenuare gli effetti reddituali di una riduzione nella capacità lavorativa del soggetto beneficiario. Pertanto, esse sono erogate esclusivamente a soggetti compresi nella fascia di età lavorativa e sono soggette a requisiti reddituali[45].
Le pensioni e assegni di invalidità civile comprendono due tipologie di prestazione di pari importo: le pensioni di inabilità e gli assegni mensili, dove i primi prevedono un’invalidità del 100% e un reddito annuo non superiore a 16.982,49 euro nel 2020, mentre l’assegno viene erogato a soggetti con un’invalidità superiore al 74% e con reddito annuo non superiore a 4.926,35 euro, nello stesso anno.
Al raggiungimento del requisito minimo di età previsto per l’accesso all’assegno sociale, le pensioni/assegni di invalidità civile cessano di essere tali e si trasformano in assegno sociale sostitutivo (ad eccezione dei ciechi civili per i quali viene mantenuta la specifica prestazione). Dal 2019 il requisito è equiparato a quello di vecchiaia.
Le categorie che possono accedere alla protezione dell'invalidità civile sono i mutilati e gli invalidi civili (anche ex combattenti), i ciechi e i sordi, gli affetti da talassemia e drepanocitosi.
Il grado minimo di riduzione permanente della capacità lavorativa, per la qualifica di invalido civile, è un terzo (33%) determinato in base alla tabella, approvata con decreto del Ministro della Salute del 5 febbraio 1992.
In caso di riconoscimento di un grado di invalidità compreso tra il 74% e il 100% (oltre i due terzi), o della sordità o cecità, per ottenere le prestazioni economiche l’INPS procede alla verifica dei dati socio-economici e reddituali trasmessi telematicamente dal cittadino.
Nell’ambito degli interventi rivolti ai disabili, si considerano anche le indennità di accompagnamento, prestazioni monetarie erogate a favore di soggetti non autosufficienti, cioè non in grado di compiere con continuità gli atti quotidiani della vita.
Le prestazioni economiche riconosciute e pagate dall’INPS in presenza dei relativi requisiti sanitari e reddituali sono dunque le seguenti:
o indennità di accompagnamento: istituita dalla Legge n.18 dell’11 febbraio 1980, si tratta di una provvidenza concessa, su domanda, a persone cieche totali o parziali per causa congenita o contratta indipendentemente dall’età e dalle condizioni reddituali e agli invalidi civili totali (100%) a causa di minorazioni fisiche o psichiche ai quali è stata accertata l'impossibilità di deambulare senza l'aiuto di un accompagnatore oppure l'incapacità di compiere gli atti quotidiani della vita. L’indennità viene erogata indipendentemente dal reddito personale annuo e dall’età. È richiesta la residenza in forma stabile in Italia, mentre non è richiesta la cittadinanza italiana. Nel caso di cittadino straniero comunitario, è richiesta l’iscrizione all’anagrafe del comune di residenza; nel caso di cittadino straniero extracomunitario, è richiesto il possesso del permesso di soggiorno di almeno un anno (art. 41 del Testo unico sull’immigrazione).
Una volta avvenuto l'accertamento dei requisiti sanitari e amministrativi previsti, al beneficio vengono corrisposte 12 mensilità a decorrere dal primo giorno del mese successivo alla presentazione della domanda. Per il 2020 l’importo dell’indennità è di 520,29 euro.
L’indennità di accompagnamento è compatibile e cumulabile con la pensione di inabilità, con le pensioni e le indennità di accompagnamento per i ciechi totali o parziali.
L’indennità di accompagnamento è incompatibile con le prestazioni simili erogate per cause di servizio, lavoro o guerra, salvo il diritto di opzione per il trattamento più favorevole. L’indennità di accompagnamento, così come il riconoscimento di un’invalidità totale e permanente, non precludono la possibilità di un inserimento lavorativo[53] per la persona disabile.
o Indennità speciale - ciechi civili parziali "ventesimisti": è una prestazione economica, erogata a domanda a favore dei ciechi parziali indipendentemente dall’età e dalle condizioni reddituali. Accertato il possesso dei requisiti sanitari e amministrativi, la prestazione economica viene corrisposta per 12 mensilità a partire dal primo giorno del mese successivo alla presentazione della domanda o, eccezionalmente, dalla data indicata dalle commissioni sanitarie nel verbale di riconoscimento dell’invalidità civile inviato dall’Istituto.
Per il 2020 l’importo dell’indennità è di 212,86 euro e viene corrisposto per 12 mensilità.
L’indennità spetta per intero anche a chi è ricoverato in un istituto pubblico. Essa è incompatibile con l’indennità di frequenza e con invalidità di guerra, di lavoro o di servizio, ma chi la richiede può scegliere il trattamento più favorevole.
È invece cumulabile con la pensione non reversibile e con le prestazioni concesse a titolo di invalidità civile totale o di sordo (soggetti pluriminorati).
o indennità di frequenza (minori invalidi): si riconosce, ai fini dell'inserimento scolastico e sociale, ai cittadini minori di 18 anni ipoacusici o con difficoltà persistenti a svolgere i compiti e le funzioni proprie dell'età che soddisfano i requisiti sanitari e amministrativi previsti dalla legge e che vivano in uno stato di bisogno economico. L’indennità viene corrisposta per tutta la durata della frequenza (fino a un massimo di 12 mensilità) e fino al compimento dei 18 anni. Per il 2020 l’importo è di 286,81 euro mensili. Il limite di reddito personale annuo richiesto è pari a 4.906,72 euro. L’indennità di frequenza è incompatibile con ogni forma di ricovero e con altre forme di indennità.
o indennità di comunicazione: è una prestazione economica rilasciata su richiesta a chi è stata riconosciuta una sordità congenita o acquisita durante la crescita. Il beneficio è concesso indipendentemente dall’età e dal reddito, ma sono necessari dei requisiti sanitari e amministrativi, come un’ipoacusia di almeno 60 decibel fino ai 12 anni, di almeno 75 decibel dopo i 12 anni e la residenza in Italia. Se la perdita uditiva risulta inferiore o non sia dimostrabile l'epoca di comparsa dell’ipoacusia, la valutazione sanitaria segue i criteri dell'invalidità civile. L’indennità è pagata per dodici mensilità.
L’importo per il 2020 è di 258,07 euro mensili.
L’indennità è compatibile con lo svolgimento di attività lavorativa e contrariamente a quanto previsto per gli invalidi civili spetta per intero anche se il richiedente è ricoverato in un istituto.
Per i minori di 12 anni l’indennità di comunicazione è incompatibile con l’indennità di frequenza.
- Per gli invalidi civili sono previsti diversi interventi pensionistici:
o pensione di inabilità per invalidi civili: prestazione riconosciuta ai soggetti con inabilità lavorativa totale (100%) e permanente (invalidi totali), di età compresa tra i 18 e i 67 anni (termine suscettibile di variazione in relazione alla revisione periodica, da parte del Governo, dell’età pensionabile in relazione alle aspettative di vita) che soddisfano i requisiti sanitari e amministrativi previsti dalla legge e che si trovano in uno stato di bisogno economico. Per l’anno 2020 l’importo della pensione è di 286,81 euro e viene corrisposto per 13 mensilità. Il limite di reddito personale annuo è pari a 16.982,49 euro. L’importo può essere integrato da una maggiorazione in condizioni particolari di reddito.
o assegno mensile di assistenza per invalidi civili di età compresa tra i 18 e i 67 anni (termine suscettibile di variazione in relazione alla revisione periodica, da parte del Governo, dell’età pensionabile in relazione alle aspettative di vita): è una prestazione economica erogata a soggetti con una riduzione della capacità lavorativa compresa tra il 74% e il 99%, che soddisfino i requisiti sanitari e amministrativi previsti dalla legge e versino in stato di bisogno economico comprovato da un reddito inferiore alle soglie previste annualmente dalla legge.
Per poter conseguire l'assegno mensile, l’invalido parziale non deve svolgere attività lavorativa. Per l’anno 2020 l’importo dell’assegno è di 286,81 euro e viene corrisposto per 13 mensilità. Il limite di reddito personale annuo è pari a 4.926,35 euro.
Nel caso in cui il beneficiario rientri in condizioni particolari di reddito, l'importo dell'assegno può essere incrementato su base mensile secondo quanto stabilito dalla legge (cd. maggiorazione sociale).
L’assegno è corrisposto anche alle persone affette da sordità, in quanto soggetti con una riduzione parziale della capacità lavorativa, se con un reddito inferiore alle soglie previste.
L’assegno mensile è incompatibile con qualsiasi pensione diretta di invalidità;
o pensione ai ciechi assoluti: è una prestazione concessa ai maggiorenni ciechi assoluti con residuo visivo 00 in entrambi gli occhi con eventuali correzioni e che si trovino in stato di bisogno economico. Per questa seconda condizione vengono annualmente fissati dei limiti di reddito personale che non devono essere superati dal titolare della pensione.
La provvidenza era stata inizialmente estesa ai minorenni per mezzo dell'articolo 14-septies della legge n.33 del 1980; successivamente, l'art. 5 della legge n.508 del 1988 ha precisato che ai ciechi civili assoluti minorenni non spetta la pensione ma l'indennità di accompagnamento.
Per l’anno 2020 l’importo della pensione è di 310,17 euro per i ciechi non ricoverati e 286,81 euro per quelli ricoverati, e viene corrisposta per 13 mensilità. Il limite di reddito personale annuo per accedere alla misura è pari a 16.982,49 euro. La pensione spetta anche dopo i 67 anni di età. Anche in questo caso, la pensione, in condizioni particolari di reddito, può aumentare di un importo mensile stabilito dalla legge (maggiorazione sociale).
La pensione viene erogata anche in caso di ricovero gratuito a carico dello stato. La pensione non è reversibile;
o pensione per i ciechi parziali ventesimisti: misura a favore dei ciechi parziali di qualsiasi età con un residuo visivo non superiore ad un ventesimo in entrambi gli occhi anche con eventuale correzione. La previsione è stata estesa ai minorenni dall'articolo 14-septies della legge 33/1980.
Per l’anno 2020 l’importo della pensione è di 286,81 euro e viene corrisposta per 13 mensilità. Il limite di reddito personale annuo è pari a 16.982,49 euro.
Anche in questo caso, in condizioni particolari di reddito, la pensione può beneficiare di una maggiorazione sociale.
La pensione spetta anche dopo i 67 anni di età e, anche in quest caso, non è reversibile;
o Maggiorazione dei contributi per la pensione ai lavoratori non vedenti iscritti all'assicurazione generale obbligatoria (AGO): ai lavoratori dipendenti pubblici e privati colpiti da cecità assoluta o con un residuo visivo non superiore a un decimo in entrambi gli occhi, anche dopo intervento di correzione, è riconosciuto, su richiesta, per ogni anno di servizio effettivamente svolto presso pubbliche amministrazioni o aziende private, il beneficio di quattro mesi di contribuzione figurativa utile ai fini del diritto alla pensione e dell'anzianità contributiva e assicurativa.
o pensione sordi non reversibile: è una prestazione economica non reversibile riconosciuta per una sordità congenita o acquisita durante la crescita. La pensione spetta in caso di difficoltà economiche e la sua erogazione prevede delle soglie di reddito stabilite annualmente dalla legge.
Oltre allo stato di salute e di bisogno economico sono richieste un'età compresa tra i 18 e i 67 anni la residenza in Italia.
Superata l'età massima prevista (67 anni), la pensione è sostituita con l'assegno sociale.
La pensione è erogata entro limiti di reddito personale stabiliti ogni anno (per il 2020 il limite è di 16.982,49 euro) e anche in caso di ricovero in un istituto pubblico che provvede al sostentamento del sordo. Per il 2020 l’importo è di 286,81 euro. La pensione è pagata per 13 mensilità e, nelle condizioni particolari di reddito già richiamate, è prevista la possibilità di applicare una maggiorazione.
Si ricorda, infine, che al raggiungimento del requisito minimo di età previsto per l’accesso all’assegno sociale, le pensioni e assegni di invalidità civile cessano di essere tali e si trasformano in assegno sociale (ad eccezione dei ciechi civili per i quali viene mantenuta la specifica prestazione). Come per le prestazioni assistenziali fino ad ora descritte, l’assegno sociale è rivolto ai cittadini italiani con residenza effettiva, stabile e continuativa per almeno dieci anni nel territorio nazionale, agli stranieri comunitari iscritti all'anagrafe del comune di residenza e ai cittadini extracomunitari/rifugiati/titolari di protezione sussidiaria con permesso di soggiorno CE per soggiornanti di lungo periodo.
Il requisito minimo di età per l’accesso all’assegno sociale è pari a 67 anni nel 2020. Nell’ambito degli interventi di riforma del sistema pensionistico (legge n.122 del 2010 e legge n.214/ del 011), è stato previsto infatti che il suddetto requisito venisse adeguato nel tempo in funzione della variazione della speranza di vita. La prima revisione, applicata nel 2013, ha prodotto un incremento del requisito di età di 3 mesi; la seconda, applicata nel 2016, ha prodotto un ulteriore incremento del requisito di 4 mesi e nel 2018 un ulteriore incremento di un anno ha consentito il pieno allineamento con il requisito di età per il pensionamento di vecchiaia. Accanto ai requisiti d’età, il diritto alla prestazione rimane subordinato a dei requisiti reddituali dell’individuo e, se coniugato, del coniuge che testimonino una condizione economica disagiata.
L’importo dell’assegno sociale per il 2020 è pari a 459,83 euro ed è garantito 13 mensilità. Il limite di reddito fissato per richiedere la prestazione è pari a 5.977,79 euro annui e 11.955,58 euro se il soggetto è coniugato. Hanno diritto all'assegno in misura intera i soggetti non coniugati che non possiedono alcun reddito e i soggetti coniugati che hanno un reddito familiare inferiore al totale annuo dell'assegno. Hanno diritto all'assegno in misura ridotta i soggetti non coniugati che hanno un reddito inferiore all'importo annuo dell'assegno e i soggetti coniugati che hanno un reddito familiare compreso tra l'ammontare annuo dell'assegno e il doppio dell'importo annuo dell'assegno. Inoltre, in casi particolari, l’importo dell’assegno sociale può contare su una maggiorazione sociale.
La rivalutazione ai prezzi segue le stesse regole previste per il sistema pensionistico obbligatorio.
L'assegno sociale non è reversibile e non è esportabile e viene revocato se il titolare si trasferisce o dimora all'estero.
Con il “Decreto Agosto” (Decreto legge n. 104 del 14 agosto 2020) - già menzionato in merito alla modifica del comma 4, dell’articolo 38 della legge n.448 del 2001- il legislatore ha recepito la sentenza della Corte Costituzionale n. 152 del 23 giugno 2020 sulla restrizione dell’aumento dell’importo delle pensioni di invalidità. Il decreto prevede, all’articolo 15, l’estensione dell’incremento delle mensilità (516,46 euro mensili nel 2001, ora fino a 651,51 euro) previsto dall’articolo 38 della legge n. 448/2001 – il cosiddetto “incremento al milione” – a chiunque abbia compiuto i 18 anni (precedentemente riconosciuto al compimento del sessantesimo anno di età) di ristrette categorie di beneficiari e in presenza dei requisiti reddituali. L’aumento degli importi è dunque ora riconosciuto a invalidi civili totali, ciechi assoluti e sordi (d’ufficio), titolari di pensione di inabilità e titolari di pensione di inabilità di cui alla Legge n. 222 del 12 giugno 1984 (su richiesta) maggiorenni.
Indicazioni e chiarimenti sono ritrovabili nella circolare applicativa 107 del 2020 dell’INPS, dove si precisa il limite reddituale per accedere all’incremento. Il beneficio è inversamente proporzionale al reddito annuo del beneficiario, il cui valore non può superare gli 8.469,63 euro se il beneficiario non è coniugato o per redditi propri nel caso sia coniugato; in quest’ultimo caso, il reddito cumulato con il coniuge non può superare i 14.447,42 euro.
Accanto alle prestazioni consistenti nell’attribuzione di provvidenze economiche, le persone con disabilità hanno accesso ad altri interventi che sono riconducibili a:
o Agevolazioni fiscali
- Assistenza sanitaria
- Permessi ex legge 104/1992
- Collocamento obbligatorio al lavoro (legge n. 68/1999).
Il Piano per la non autosufficienza per il triennio 2019-2021, adottato con DPCM il 21 Novembre 2019 come atto di programmazione nazionale per lo sviluppo degli interventi e dei servizi necessari per la progressiva definizione dei livelli essenziali delle prestazioni sociali da garantire su tutto il territorio nazionale (si veda Capitolo 7) riporta i dati più recenti – aggiornati al 2016 – sulla spesa sociale destinata alla disabilità in Italia calcolata secondo la classificazione di spesa Eurostat.
Secondo i dati Eurostat, le prestazioni sociali associabili alla funzione «disabilità» ammontano a oltre 28 miliardi di euro, pari a circa il 6% del totale delle prestazioni sociali (calata al 5,8% nel 2017 contro il dato di spesa UE-28 pari al 7,6%) e all’1,7% del PIL (leggermente inferiore alla media europea del 2% del 2016 e in calo dello 0,1% nel 2017). Si tratta di un complesso di interventi – peraltro cresciuti di circa un quarto nel decennio considerato – soprattutto di natura monetaria (per oltre il 93%), che riguardano una platea molto ampia di beneficiari, legati ad una condizione di disabilità ma non necessariamente di «non autosufficienza».
La maggior parte delle provvidenze economiche erogate alle persone con disabilità rientrano nella categoria della spesa pensionistica che, secondo i calcoli ISTAT per l’anno 2018, rappresenta in Italia il 16,6% del Pil nazionale con 23 milioni di trattamenti pensionistici erogati nell’anno. La spesa totale pensionistica (inclusa la componente assistenziale) nello stesso anno raggiunge i 293 miliardi di euro. Gran parte di essa (265 miliardi, il 91% del totale) è destinata alle pensioni IVS (invalidità, vecchiaia e superstiti).
Tra queste, le pensioni assistenziali (invalidità civile, pensione sociale e pensione di guerra) sono circa 4,4 milioni e impegnano 23,8 miliardi. L’importo medio lordo dei singoli trattamenti nel 2018 non supera i 500 euro mensili per le pensioni assistenziali, in confronto all’importo medio di 1.469 euro per quelle di vecchiaia (17.634 euro annui).
Al 31 dicembre 2018 sono state erogate 3.366.104 pensioni di invalidità rivolte a 2.903.690 pensionati su un totale di 4.370.538 trattamenti pensionistici assistenziali. La spesa complessiva ammontava a 17.734 milioni di euro per un importo medio mensile della pensione pari a 5.268 euro e un reddito medio pensionistico pari a 15.127 euro.
Nel 2019, le prestazioni di invalidità incluse nella spesa assistenziale sono ammontate complessivamente (prestazioni agli invalidi civili + prestazioni ai non vedenti + prestazioni ai non udenti) a poco più di 18 miliardi, in crescita del 2,4 per cento annuo (0,5 per cento nel 2017). In termini di incidenza sul prodotto e sulla spesa corrente primaria si tratta rispettivamente dell’1,1 e del 2,3 per cento, valori, questi ultimi, che sono rimasti sostanzialmente stabili negli ultimi lustri. Le prestazioni di invalidità civile costituiscono il principale aggregato di spesa assistenziale (46 per cento delle prestazioni in denaro). Al 1 gennaio 2019 ne beneficiavano oltre 2,7 milioni di individui, per un totale di circa 3 milioni e 140 mila prestazioni[67].
Assieme al rapporto ISTAT sulle condizioni di vita dei pensionati del 2020 e sulla spesa sociale per redditi pensionistici in Italia, INPS fotografa la spesa assistenziale devoluta a pensioni di invalidità attraverso due rapporti: “L’INPS al servizio del paese” e il Rendiconto sociale - l’ultimo aggiornato al 2018 - i quali integrano le statistiche con informazioni relative all’entrate e uscite finanziarie del sistema assistenzialistico e previdenziale in Italia.
Le prestazioni erogate agli invalidi civili sono rappresentate dalle pensioni e dalle indennità di accompagnamento, che complessivamente al 31 dicembre 2018 risultano essere 3.141.082, con una crescita del 3,1%, rispetto al 2017. Il rapporto di tali prestazioni con la popolazione residente è, per ogni 100 abitanti, del 3,8 al Nord, del 5,4 nel Centro e del 7 nel Sud e Isole.
Nel 2018, le pensioni di invalidità vigenti sono state 979.824 con una crescita del 5,1%, rispetto al 2017. Nello stesso anno, le pensioni di invalidità civile liquidate sono state 115.024, in crescita del 7,6% - 8.146 in più rispetto a quelle dell’anno precedente. Dall’esame dell’andamento delle prestazioni di invalidità civile liquidate negli anni 2017 e 2018, si rileva, altresì, che le donne risultano le maggiori destinatarie di tali prestazioni, nonostante la crescita nel numero di prestazioni abbia interessato maggiormente la popolazione maschile
Sempre nel 2018, le indennità di accompagnamento vigenti sono state 2.161.258, con un incremento del 2,3% rispetto al 2017. Per quanto riguarda le indennità di accompagnamento liquidate, nel 2018 sono 431.305 con una crescita del 7,7% rispetto al 2017. Se si guarda alla distribuzione per fasce di età, si conferma che oltre la metà delle indennità di accompagnamento vigenti (51,4%) è destinata ai cittadini invalidi di età superiore agli 80 anni, mentre le restanti risultano distribuite tra le altre fasce di età. In particolare, il 70,2% dei beneficiari appartiene alla fascia degli ultrasessantacinquenni, quindi in età da pensione, mentre una percentuale pari a 11,5% è rappresentata dai minori di diciotto anni.
Alle prestazioni di invalidità civile e di indennità di accompagnamento si aggiungono poi le prestazioni per garantire i diritti dei disabili e di chi li assiste, secondo quanto previsto dalla legge 104/1992.
Tali prestazioni sono riconosciute, previo accertamento di apposita commissione medica, ai cittadini italiani e a quelli stranieri ed apolidi con residenza in Italia, o con domicilio o anche solo stabile dimora. Possono utilizzare i permessi retribuiti i lavoratori dipendenti privati e pubblici, sia per la propria disabilità, sia per l’assistenza ai familiari. Nel 2018 i fruitori di tali prestazioni, nelle diverse tipologie, sono stati 552.268 con un incremento del 6,5% rispetto al 2017. La spesa complessiva per tali prestazioni nel 2018 è stata di 1.039 milioni di euro con un incremento del 5,4%, pari a 53 milioni di euro rispetto al 2017. Questi dati sono riferiti a lavoratori privati in quanto per i lavoratori pubblici gli oneri sono sostenuti direttamente dalle Amministrazioni Pubbliche.
Un ulteriore contributo analitico è dato da l’Osservatorio sulle pensioni erogate dall’INPS pubblicato nel marzo 2020 in riferimento ai dati del 2019. Delle 17.893.036 pensioni vigenti al 1° gennaio 2020 e liquidate dall’Istituto nel 2019, 13.862.598 (77%) sono di natura previdenziale (vecchiaia, invalidità e superstiti) e le restanti 4.030.438 (il 23%) di natura assistenziale (invalidità civili, indennità di accompagnamento, pensioni e assegni sociali). Queste ultime ammontano ad una spesa di 21,8 miliardi (circa il 10%) sul totale della spesa complessiva annua per pensioni del 2019 (208,8 miliardi).
La distribuzione territoriale delle contribuzioni presenta ancora una volta una geografia disomogenea per quanto concerne le tipologie pensionistiche maggiormente diffuse per ogni area. Il 55,2% delle somme erogate a inizio anno sono state destinate all’Italia settentrionale (per la categoria “vecchiaia” la percentuale passa al 60,2%), il 24,4% all’Italia meridionale e le isole (per la categoria “pensioni e assegni sociali” la percentuale passa al 54,3%), il 19,8% all’Italia centrale e infine lo 0,7% a soggetti residenti all’estero.
Per l’anno 2020, i dati INPS riferiti al mese di ottobre 2020 sul numero di prestazioni agli invalidi civili erogate dall’INPS conta un totale di 1.015.128 di pensioni di inabilità e 2.218.583 indennità di accompagnamento, per un totale di 3.233.711 prestazioni.
Tabella 1: Pensioni e indennità per diverse categorie di persone con disabilità. Elaborazione su dati INPS
| Categoria |
Pensione |
Pensione |
Indennità |
Indennità |
TOTALE |
TOTALE |
| |
Numero prestazioni |
Importo medio mensile |
Numero prestazioni |
Importo medio mensile |
Numero prestazioni |
Importo medio mensile |
| ciechi civili |
82.128 |
301,43 |
123.044 |
519,17 |
205.172 |
432,01 |
| sordomuti |
15.946 |
293,07 |
43.990 |
257,96 |
59.936 |
267,3 |
| invalidi totali |
531.394 |
295,35 |
1.868.994 |
520,23 |
2.400.388 |
470,45 |
| invalidi parziali |
385.660 |
294,95 |
182.555 |
307,11 |
568.215 |
298,86 |
| TOTALE |
1.015.128 |
295,65 |
2.218.583 |
497,44 |
3.233.711 |
434,09 |
Figura 2: Distribuzione delle prestazioni agli invalidi civili. Elaborazione su dati INPS


Figura 3: Importi medi per prestazioni di invalidità civile. Elaborazione su dati INPS
La tabella sopra riporta la suddivisione del totale delle prestazioni sulle diverse categorie e i due grafici mostrano rispettivamente la stessa distribuzione delle prestazioni per invalidità civile tra le diverse categorie di persone invalide beneficiarie e la differenza negli importi medi percepiti per pensioni di invalidità e indennità tra le diverse categorie.
Nel 2020, l’INPS conta che ai ciechi civili sono state destinate circa 82 mila pensioni (circa l’8% del totale) di cui circa 50 mila rivolte ai ciechi parziali (61% del totale) e 32 mila ai ciechi assoluti (il restante 39%). Per quanto concerne le indennità, su un totale di circa 123 mila prestazioni (il 5,5% del totale) 70,5 mila sono state destinate alle indennità per ventesimisti, mentre 52,6 mila sono state erogate in forma di indennità di accompagnamento ai ciechi.
I sordo-muti sono risultati beneficiari nel 2020 per un totale di circa 16 mila pensioni di invalidità (l’1,5% del totale) e di 44 mila indennità di comunicazione (il 2% del totale delle indennità).
Per quanto concerne gli invalidi totali, le pensioni erogate sono interamente costituite da pensioni di inabilità per un totale di 531.394 prestazioni con un importo medio mensile di 295,35 euro. Le indennità di accompagnamento agli invalidi civili totali costituiscono invece, con 1.868.994 prestazioni, costituiscono la voce più imponente dell’intera categoria delle indennità destinate ad invalidi civili, l’84% delle indennità erogate.
Gli invalidi parziali sono risultati beneficiari di 385.600 prestazioni di assegni di assistenza – il 38% delle prestazioni pensionistiche totali erogate – per un importo medio di 294,95 euro e di 182.555 indennità – solo l’8,2 % delle indennità complessive erogate. La seconda categoria è costituita da indennità di frequenza minori - 174.396 erogate con una mensilità media di 297,12 euro – e indennità di accompagnamento agli invalidi parziali – una mensilità media di 520,62 euro erogata a 8.159 individui, lo 0,35% del totale delle indennità erogate ad invalidi civili – con una media di mensilità di 307,11 euro.
Il monitoraggio dei flussi di pensionamento sulle pensioni decorrenti nel 2019 e nei primi nove mesi del 2020 rilasciato dall’INPS nell’ottobre 2020 mostra come il rapporto tra le pensioni di invalidità e quelle di vecchiaia nei primi nove mesi del 2020 si presenti più che dimezzato rispetto a quello dell’intero anno 2019; tale diminuzione, afferma il rapporto, è imputabile al numero più elevato delle pensioni di vecchiaia liquidate nei primi nove mesi del 2020 congiuntamente al numero decrescente che le pensioni di invalidità presentano negli ultimi anni.
Come confermato dal rapporto Le tendenze di medio-lungo periodo del sistema pensionistico e socio-sanitario realizzato nel 2020 dalla Ragioneria Generale dello Stato (RGS), il numero di prestazioni di indennità di accompagnamento e di comunicazione in pagamento alla fine del 2019 è di circa 2.028 mila unità, per una spesa che ammonta attorno allo 0,8% del PIL. Il 92% delle prestazioni è erogato a favore degli invalidi civili (totali e parziali), corrispondente al 93% della spesa totale.
L’incidenza dei beneficiari dell’indennità di accompagnamento sulla popolazione residente per classi d’età mostra un trend crescente al crescere dell’età della popolazione. Una correlazione con le fasce d’età manca invece nel caso delle indennità per i sordomuti.
Le previsioni di spesa per il medio-lungo periodo lasciano prevedere un aumento del rapporto della percentuale di spesa complessiva per l’indennità di accompagnamento in rapporto al PIL. Tale crescita costante porterà, secondo le previsioni del RGS, ad un rapporto spesa/PIL dell’1,25% nel 2070. Il principale fattore esplicativo è quello demografico, con le ricadute dell’invecchiamento della popolazione sia in termini di anzianità che di tasso di disabilità. L’impatto si vedrà sul rapporto tra numero di indennità ed occupati che, secondo le stime del RGS, dovrebbe passare, nel periodo 2022-2070, dal 9,2% al 13,8%.
Infine, per quanto riguarda l’analisi distributiva dei redditi pensionistici - la suddivisione in quintili di reddito percepito da parte dei beneficiari di prestazioni pensionistiche – va segnalato che quasi il 60% dei pensionati di invalidità da lavoro si colloca nei primi due quinti; inoltre, al quinto più elevato (12,6%) è destinato il 32% del reddito, quota analoga a quella che va complessivamente ai due quinti più bassi.
All’estremo opposto, i titolari di prestazioni assistenziali sono particolarmente concentrati nel primo (74%) e nel secondo quintile (24,7%) della distribuzione, riflesso della scarsa variabilità negli importi di questo tipo di prestazioni e del ridotto peso sul reddito delle pensioni per gli invalidi civili rispetto al restante novero delle prestazioni pensionistiche.
In Italia, l'assistenza sociale è realizzata attraverso un complesso di interventi nazionali, regionali e comunali, che rivestono le forme della prestazione economica e/o del servizio alla persona. Tale distinzione vale, come si è già detto, anche per la spesa socio-assistenziale e socio-sanitaria in favore delle persone con disabilità.
Accanto alle diverse prestazioni economiche dirette offerte dalle pubbliche istituzioni sopra nominate, le persone con disabilità possono usufruire di una gamma eterogenea di servizi alla persona e alla famiglia.
Date le difficoltà e gli svantaggi che colpiscono le persone affette da disabilità e data, accanto al bisogno di un sostegno economico, la necessità di assistenza sia nelle cure sia nel processo di inclusione della persona, i servizi erogati su diversi livelli da parte del settore pubblico riguardano sia l’ambito socio-assistenziale sia quello sanitario, i quali si integrano in modo da favorire lo sviluppo di un progetto olistico di integrazione e di inclusione per la persona con disabilità.
Una parte di tali benefici sono da ritenersi di rilevanza primaria per il vivere e per il benessere della popolazione, e così in particolare per la categoria di persone affette da disabilità. Tali servizi sono erogati a livello territoriale dalle Regioni e dai Comuni. Al fine di garantire una copertura omogenea di tali bisogni primari sul territorio nazionale, lo Stato ha definito dei livelli di prestazioni essenziali da provvedere in ambito sanitario (i Livelli essenziali di assistenza – LEA) e ha previsto l’esistenza di livelli minimi essenziali da garantire nell’ambito socio-assistenziale: queste prestazioni vengono individuate dalla normativa come Livelli essenziali delle prestazioni – LEP ma non trovano ancora una definizione completa dei propri contenuti.
A differenza di quanto avviene in campo sanitario, dove i Livelli essenziali di assistenza (LEA) indicano nel dettaglio le prestazioni erogate attraverso il Servizio sanitario nazionale, le politiche sociali sono interpretate diversamente a seconda della regione o anche del comune di riferimento, anche perché le risorse per le politiche sociali provengono dal finanziamento plurimo dei tre livelli di governo (Stato, Regioni e Comuni), secondo dotazioni finanziarie presenti nei rispettivi bilanci.
La legge quadro sull'assistenza (legge n.328 del 2000) ha stabilito che i livelli essenziali delle prestazioni sociali (LEP) corrispondono all'insieme degli interventi garantiti, sotto forma di beni o servizi, secondo le caratteristiche fissate dalla pianificazione nazionale, regionale e zonale, e attuati nei limiti delle risorse del Fondo nazionale per le politiche sociali. Più precisamente, l'art. 22 della legge n.328 del 2000 individua l'area del bisogno (per esempio: povertà, disagio minorile, responsabilità familiare, dipendenze, disabilità) e quindi le prestazioni e gli interventi idonei a soddisfare quei bisogni, senza giungere tuttavia a una definizione puntuale dei servizi. In tal senso la legge n.328 del 2000 non è stata pienamente attuata, in quanto non si è provveduto né a disegnare una programmazione nazionale dei servizi e degli interventi, né a fissare risorse certe e strutturali per i Fondi rivolti alle politiche sociali, tali da rendere possibile il finanziamento dei diritti soggettivi.
Il Piano Nazionale Sociale del triennio 2018-2020, in allegato al Decreto 26 novembre 2018 del Ministero del Lavoro e delle Politiche Sociali di riparto del Fondo nazionale politiche sociali (FNPS) per l’anno 2018, ha sottolineato come risulti difficile definire i LEP in un quadro economico in cui le risorse dedicate alle politiche sociali risultano fortemente limitate. Pertanto, il Piano si limita a programmare a livello nazionale l’utilizzo delle risorse del FNPS, e, senza pretendere di fissare livelli essenziali delle prestazioni, individua il percorso verso obiettivi condivisi in grado di garantire maggiore uniformità territoriale in un quadro territoriale della spesa sociale fortemente disomogeneo, a volte all'interno di una stessa regione. Conseguentemente, il Piano 2018-2020 si connota esplicitamente come Piano "di transizione" e rinvia, senza innovare, alla matrice di macro-livelli, obiettivi di servizio e aree di intervento su cui dal 2013 le Regioni programmano le risorse del Fondo.


All’intero di questa matrice, la disabilità e la non autosufficienza compaiono come aree di intervento critiche per ciascun macro-livello sopra riportato. Il DM 26 settembre 2016 per il Riparto delle risorse finanziarie del Fondo nazionale per le non autosufficienze, per l'anno 2016 ha richiamato, all’articolo 2, come interventi riconducibili ai livelli essenziali delle prestazioni i seguenti interventi: assistenza domiciliare diretta; assistenza «indiretta» mediante trasferimenti monetari sostitutivi di servizi o per il care-giver; interventi complementari ai precedenti anche nella forma di ricoveri di sollievo (esclusi comunque i ricoveri a ciclo continuativo non temporaneo). Tali tipologie sono le uniche prestazioni ammissibili finanziabili a valere sulle risorse del Fondo per le non autosufficienze.
A seguito della riforma attuata dalla legge quadro 328/2000 (nonché del nuovo assetto di competenze legislative delineato dal nuovo articolo 117 della Costituzione), il comparto degli interventi e dei servizi socio-assistenziali è demandato agli enti locali insieme alle Regioni, le quali mantengono funzioni di programmazione, con propri assetti normativi e organizzativi per l’offerta dei servizi socio-assistenziali.
È utile, dunque, osservare le dinamiche di spesa a livello decentrato per comprendere gli sviluppi delle politiche di assistenza socio-sanitaria alle persone affette da disabilità.
L’ultima analisi dell’ISTAT[72] sulla spesa sociale dei Comuni in Italia riferita all’anno 2017 mostra dei dati incoraggianti. Continua infatti il trend di crescita della spesa per il welfare locale dei Comuni italiani, i quali, nel 2017, al netto del contributo degli utenti e del Servizio Sanitario Nazionale, hanno speso per interventi e servizi sociali sui territori - come singoli o associati - oltre 7 miliardi di euro (+2,5% rispetto al 2016), pari allo 0,4% del PIL nazionale.
Dopo il brusco arresto nella crescita della spesa sociale comunale all’inizio del nuovo millennio dovuto agli effetti della recessione e della crisi economica sui conti e sulle risorse pubbliche, dal 2014 gli stanziamenti per interventi socio-sanitari da parte degli Enti locali sono tornati a crescere.
I principali destinatari della spesa sociale dei Comuni per l’anno 2017 sono famiglie e minori, anziani e persone con disabilità, i quali assorbono complessivamente l’82% delle risorse impegnate.
Nel 2017, gli interventi per la disabilità hanno costituito il 25,9% della spesa sociale comunale (contro il 19,7 % del 2003), il 4,1% in più rispetto al 2016, per un totale di 1,87 miliardi di euro e una spesa media pro-capite per persone affette da disabilità di 3.140 euro. Tale dato rispecchia una durevole tendenza di crescita in atto dall’inizio delle rilevazioni ISTAT della spesa sociale comunale (2004).
Tali risorse sono andate a finanziare i servizi dei centri diurni e le strutture residenziali ma anche a potenziare la rete territoriale dei servizi strategici volti a favorire l’autonomia personale e l’inclusione sociale degli utenti e, in particolare, l’accesso all’istruzione e l’inserimento lavorativo. Ne è dimostrazione l’incremento della spesa per interventi educativo-assistenziali e per l’inserimento lavorativo: tale voce di spesa è cresciuta del 117% rispetto al 2003.
Un intervento sempre più ingente e strutturato è stato dedicato ai servizi di assistenza domiciliare ai disabili, per i quali i comuni spendono nel 2017 il 137% in più di quanto non facessero nel 2003.
Nonostante i dati positivi estrapolabili dalle medie nazionali nella spesa, permangono divari territoriali considerevoli nei livelli della spesa sociale comunale e così nella spesa destinata alla disabilità. Le differenze territoriali sono rilevanti per tutte le aree di utenza, con evidenti disparità a fronte degli stessi bisogni e si riflettono anche nell’area dell’assistenza alle persone con disabilità: il rapporto ISTAT mostra come, in media, una persona disabile residente al Nord-est usufruisca di servizi e interventi per una spesa annua di circa 5.222 euro, mentre al Sud il valore dei servizi ricevuti è di circa 1.074 euro.
Differenze nei livelli di spesa si vedono anche su scala infra-regionale, con i comuni capoluogo di Provincia caratterizzati da più alti livelli di spesa, quasi doppia rispetto a quella dei comuni non capoluogo.
Sebbene a seguito della legge n.328 del 2000 il legislatore abbia attuato un decentramento delle responsabilità di erogazione degli interventi e dei servizi socio-assistenziali, lo Stato continua a ricoprire un ruolo cruciale sia a livello di organizzazione, attraverso la definizione degli standard minimi dei livelli essenziali di assistenza e delle prestazioni, sia a livello di finanziamento.
In tal senso, lo Stato finanzia gli interventi pubblici a livello locale attraverso uno spettro eterogeneo di fondi dedicati a specifiche aree delle politiche sociali e sanitarie, tra cui fondi nazionali dedicati alla disabilità e alla non autosufficienza (si veda capitolo 7).
Va sottolineato, però, che la spesa sociale degli enti territoriali è principalmente finanziata attraverso le risorse proprie dei Comuni e delle associazioni di Comuni (63,1%). Seguono, in ordine di importanza, i fondi regionali (fondi provinciali nel caso di province autonome) vincolati per le politiche sociali, che finanziano il 17,7% della spesa sociale dei Comuni, il fondo indistinto per le politiche sociali (8,3%), i fondi vincolati statali o dell’Unione europea (6,9%), gli altri enti pubblici (2,7%) e i privati (1,3%).
L’Italia, nel complesso, destina alla spesa sociale una percentuale del PIL superiore rispetto alla media dei paesi dell’Unione Europea. Nel 2019, secondo i dati Istat, l’Italia ha speso 479 miliardi in prestazioni di carattere sociale - in denaro e in natura - a sostegno delle famiglie, il 59,1% della spesa pubblica e il 28% del PIL nazionale.
La porzione più grande di tale spesa è dedicata alla previdenza sociale, alla quale è destinato il 66,3% delle risorse contro il 22,7% della spesa sanitaria (108,5 miliardi) e l’11% della spesa assistenziale (52,7 miliardi). Quest’ultima voce di spesa è cresciuta solamente nell’ultimo anno, a fronte di una lieve tendenza regressiva della spesa sanitaria nel medesimo periodo.
Le misure assistenziali sono in prevalenza in denaro (83%); le prestazioni assistenziali in natura, ossia sotto forma di servizi erogati direttamente da strutture pubbliche o in convenzione col privato (17%). Nelle prime, le prestazioni a invalidi civili, ciechi e sordomuti assorbono una quota di spesa ingente (35,2%, 16,5 miliardi).
L'erogazione di molti degli interventi e dei servizi sociali è legata, nella misura o nel costo, alla situazione economica del nucleo familiare del richiedente, ponderata attraverso l'Indicatore della Situazione Economica Equivalente (ISEE), istituito dal decreto legislativo n. 109 del 1998 quale prova dei mezzi per l'accesso a prestazioni agevolate. L'ISEE, calcolato sulla base d'una Dichiarazione Sostitutiva Unica (DSU), vale annualmente per tutti i membri del nucleo e per tutte le prestazioni sociali, anche se richieste ad enti erogatori diversi.
Il D.P.C.M. n.159 del 2013 ha revisionato e aggiornato l’Indicatore. Con la riforma, gli enti erogatori sono tenuti a utilizzare l'ISEE, anche se possono prevedere, accanto all'Indicatore, criteri ulteriori di selezione volti ad identificare specifiche platee di beneficiari. Il nuovo ISEE inoltre è da considerarsi "livello essenziale delle prestazioni": di conseguenza le leggi regionali ed i regolamenti comunali devono considerare vincolanti le sue prescrizioni. In relazione alle leggi regionali, possono essere considerate condizioni migliorative, ovvero generatrici di maggior favore per i cittadini.
L’ISEE viene utilizzato ai fini dell’applicazione di tariffe differenziate in relazione alla condizione economica per la compartecipazione al costo di alcuni servizi oppure per la fissazione di soglie oltre le quali non è ammesso l’accesso alla prestazione. La situazione economica è valutata tenendo conto del reddito di tutti i componenti, del loro patrimonio (valorizzato al 20%) e, attraverso una scala di equivalenza, della composizione del nucleo familiare (numero dei componenti e loro caratteristiche).
Per le persone con disabilità, sono esclusi dalla nozione di reddito disponibile i trattamenti assistenziali, previdenziali ed indennitari, comprese le carte di debito, a qualunque titolo percepiti da Pubbliche Amministrazioni, laddove non rientranti nel reddito complessivo ai fini IRPEF. Inoltre, è stata data la possibilità di considerare nel nucleo familiare del beneficiario esclusivamente il coniuge e i figli, escludendo pertanto altri eventuali componenti la famiglia anagrafica. Pertanto, il disabile adulto che vive con i propri genitori può fare nucleo a sé e in sede di calcolo ISEE può dichiarare solo i suoi redditi e patrimoni.
Tra le prestazioni socio-sanitarie alcune regole particolari si applicano alle prestazioni residenziali come i ricoveri presso le Residenze Socio Sanitarie Assistenziali (RSA, RSSA). In questi casi, la quota relativa alle prestazioni sanitarie è completamente a carico del Ssn, mentre la quota sociale o alberghiera (l'altro 50%) è a carico dei Comuni con la compartecipazione dell'utente (il beneficiario della prestazione) determinata in base all'ISEE.
L’art. 6 del Dpcm n. 159 del 2013 fissa le regole per l’accesso alle prestazioni agevolate di natura socio-sanitaria e dunque la quota di compartecipazione al costo dei servizi (soprattutto residenziali e semiresidenziali). Per il calcolo dell'ISEE sociosanitario si tiene conto anche della condizione economica dei figli del beneficiario non inclusi nel nucleo familiare, integrando l'indicatore con una componente aggiuntiva per ciascun figlio. Tale previsione consente di differenziare la condizione economica dell'anziano non autosufficiente che ha figli in grado di aiutarlo, da quella di chi non ha alcun aiuto per fronteggiare le spese del ricovero.
Nell’ambito dell’assistenza alle persone con disabilità offerta nella forma di servizi erogati direttamente o indirettamente alla persona, le politiche di “assistenza continuativa” - la cosiddetta Long Term Care - rivestono un importante bacino di confluenza di interventi sanitari e socio-assistenziali rivolti a pazienti affetti da condizioni di non autosufficienza che necessitano assistenza continuativa e multidimensionale per poter monitorare e stabilizzare la propria condizione di salute e, contemporaneamente, condurre una vita di buona qualità.
La Long Term Care ha occupato, negli ultimi anni, un ruolo di primo piano nel dibattito sulle prospettive di evoluzione dei sistemi sanitari dei paesi occidentali, dove la crescita dell’aspettativa di vita unita all’invecchiamento demografico stanno incrementando il numero assoluto e relativo di anziani dipendenti da assistenza altrui a causa di patologie fisiche e psichiche disabilitanti.
I bisogni socio-assistenziali e sanitari di questa componente crescente della popolazione sono al momento ancora scoperti nei sistemi sanitari e di protezione sociale degli stati dell’Unione Europea, la quale ha sancito all’interno dello European Pillar of Social Rights (principio 18) il diritto a servizi di Long Term Care di buona qualità e a prezzi modesti e, in particolare, a servizi di assistenza domiciliare e di comunità. Questo pilastro segue quello dedicato all’inclusione di persone con disabilità, dove viene sancito il diritto a ricevere un supporto al reddito tale da assicurare una vita dignitosa, il diritto a dei servizi che rendano le persone disabili capaci di partecipare al mercato del lavoro e all’interno della società e il diritto ad un ambiente di lavoro adatto alle loro esigenze.
In Italia, il secondo paese per aspettativa di vita (83,1 anni nel 2017) dell’UE dopo la Spagna, i servizi di LTC non sembrano seguire il passo delle tendenze demografiche e patologiche. Stando al secondo Osservatorio LTC, dal 2013 al 2016 gli over 65 non autosufficienti in Italia sono aumentati del 4,6% a fronte di un tasso di copertura del bisogno da parte dei servizi pubblici e diurni che, nello stesso periodo, è diminuito, seppur lievemente, dal 10,4% al 10,2%.
A fronte di una generale difficoltà dei servizi (pubblici e privati) di far fronte ai crescenti bisogni espressi da persone non autosufficienti over-65 e dalle rispettive famiglie, il quadro regionale riflette ancora una volta differenze consistenti nel genere di prestazioni e servizi offerti – pubblici o privati, formali o informali. Nelle regioni del Sud, ad esempio, è la famiglia a prendersi carico primariamente della cura alla persona non autosufficiente a fronte di una scarsa diffusione di servizi pubblici e di badanti che, insieme, secondo quanto evidenziato dai dati dell’Osservatorio, raggiungono tra il 14 e il 30% della popolazione over 75 non autosufficiente. Le famiglie residenti nelle regioni del Nord Italia (Piemonte, Lombardia, Trentino e Veneto) dispongono invece di una rete di servizi pubblici capillare che consente loro di non prendersi carico dei servizi di cura e di assistenza alla persona. Secondo il rapporto appena citato, i due servizi insieme raggiungono circa il 70% degli anziani over 75 non autosufficienti. Nel resto delle regioni, dove l’integrazione dei due servizi permette di coprire tra il 41 e il 65% del fabbisogno degli over 75, queste mansioni sono invece primariamente ricoperte da badanti, le quali rappresentano ancora la colonna portate dei servizi di assistenza alle persone non autosufficienti. Secondo il rapporto di CERGAS SDA Bocconi, il numero di badanti in Italia sarebbe cresciuto fino a toccare il milione di unità nel 2018, contro la media annuale di 287.000 ricoveri in RSA, divenendo, assieme ai caregiver, un pilastro – al momento - insostituibile del sistema di LTC italiano.
L’assistenza domiciliare rimane un bene raro e costoso, a cui ha accesso solo il 2,7% degli ultrasessantacinquenni secondo i dati raccolti dall’associazione Italia Longeva, un network scientifico che si occupa di ricerca e collabora strettamente con il Ministero della Salute, di cui è emanazione diretta.
Le politiche di Long Term Care rappresentano una delle espressioni più chiare dell’integrazione tra interventi sanitari volti alla cura della persona e interventi socio-assistenziali mirati all’inclusione sociale e partecipazione individuale: una tendenza che sta gradualmente prendendo terreno – quantomeno negli intenti - nei sistemi socio-sanitari locali e regionali ma sulla quale il sistema italiano, nell’ambito delle cure di lungo periodo, testimonia ancora arretratezza. Alcune Regioni stanno sperimentando sistemi di assistenza socio-sanitaria integrata, in particolare nel Centro-Nord. Le politiche di Long Term Care, in quanto politiche sociali e sanitarie, rientrano infatti nella competenza di programmazione e regolamentazione regionale e vengono poi erogate da ASL e Comuni, i quali finanziano tali politiche rivolgendosi sia ad erogatori pubblici che privati.
Il settore LTC promuove un approccio integrativo di assistenza a lungo termine dei servizi per la cura della persona, in sintonia con le innovazioni portate dall’ICF, nel considerare l’integrazione tra il lato clinico della cura del paziente e il contesto economico, ambientale e familiare in cui questo si inserisce. Al contempo, la LTC fa della prevenzione, della continuità degli interventi e della progettazione gli strumenti chiave per evitare l’insorgere o l’aggravarsi di una situazione di non autosufficienza.
L’approccio integrativo ai servizi sul piano orizzontale – come integrazione interprofessionale e intersettoriale - e verticale – integrazione delle istituzioni e degli erogatori - è riconosciuto e promosso internazionalmente sia da parte dell’Organizzazione Mondiale della Sanità (OMS) sia dalla Unione Europea. Tale approccio è stato integrato in Italia in prima battuta dalle Linee Guida Nazionali per l’integrazione sociosanitaria del 2013, realizzate all’interno del Progetto AIDA, finanziato nell’ambito del Programma Europeo PROGRESS 2013-2020, con l’obiettivo di rafforzare il livello di integrazione socio-sanitaria sul piano nazionale. Il documento non è stato adottato formalmente su scala nazionale, ma ha fornito un punto di sintesi per tutte le Regioni italiane nel processo di cambiamento indirizzato verso una sempre maggiore integrazione socio-sanitaria, con particolare riguardo verso persone anziane e disabili in condizioni di fragilità. Per assicurare standard valutativi condivisi, procedure attuative omogenee e analisi comparate dei dati, il documento considera fondamentale giungere ad uno strumento di valutazione multidimensionale unico a livello nazionale da utilizzare per l’accesso ai servizi ma anche alle provvidenze economiche quali l’indennità di accompagnamento.
I beneficiari primari delle politiche di LTC sono persone in condizioni di non autosufficienza - come descritta nelle precedenti sezioni.
In particolare, i principali fruitori che vanno menzionati sono anziani e disabili non autosufficienti. Generalmente, le politiche di Long Term Care sono state associate alla questione dell’invecchiamento e nel dibattito pubblico, politico e accademico esse sono ricondotte funzionalmente alla cura degli anziani e all’accompagnamento di pazienti affetti da patologie croniche o degenerative.
Come evidenziato precedentemente, non tutte le persone con disabilità risultano contemporaneamente non autosufficienti. Lo stesso discorso vale per gli anziani, la cui crescente longevità negli ultimi decenni ha però determinato l’impatto sempre più diffuso di patologie croniche.
Queste categorie di persone richiedono forme di assistenza continuativa che possono provenire sia da personale sanitario qualificato al servizio di enti pubblici o privati sia, molto spesso, in maniera informale principalmente da parenti ma anche da amici, vicini, volontari, i quali contribuiscono sia alle mansioni di vita quotidiana sia all’assistenza domiciliare e a quella semi-residenziale. A partire dagli anni ’90, a fronte di un graduale ripensamento e ridimensionamento dei sistemi di welfare nazionali e di una trasformazione dei tradizionali modelli tradizionali, un pilastro fondamentale nei servizi di assistenza continuativa in Italia è stato offerto dagli assistenti familiari (badanti o colf) e dai cosiddetti care-giver. Queste categorie di soggetti sono andate nel tempo ad alimentare un sistema e un mercato di servizi destinato a svolgere una funzione complementare se non sostitutiva a quella demandata ai servizi pubblici.
Al fine di sostenere e facilitare l’erogazione di servizi di assistenza all’interno dell’ambito familiare, ai sensi della legge 104 del 1992 (articolo 33 poi modificato col D.Lgs. 119/2011), il legislatore ha voluto garantire agevolazioni e copertura economica in vista delle necessità di astensione dal proprio lavoro per prestare assistenza o dedicarsi ai necessari trattamenti sanitari di persone con disabilità grave a proprio carico.
I lavoratori disabili in situazione di gravità o i lavoratori con familiari disabili in situazione di gravità possono beneficiare di permessi retribuiti e hanno diritto al prolungamento fino a tre anni del periodo di astensione facoltativa dal lavoro di cui all'articolo 7 della legge n. 1204 del 1971, a condizione che il familiare non sia ricoverato a tempo pieno presso istituti specializzati.
I permessi retribuiti spettano dunque ai lavoratori dipendenti:
· disabili in situazione di gravità;
· genitori, anche adottivi o affidatari, di figli disabili in situazione di gravità;
· coniuge, parte dell’unione civile, convivente di fatto (articolo 1, commi 36 e 37, legge 76/2016), parenti o affini entro il secondo grado (D.Lgs. 119 del 2011 articolo 6) di familiari disabili in situazione di gravità.
I genitori, anche adottivi o affidatari, di figli disabili in situazione di gravità minori di tre anni possono beneficiare in alternativa di:
· tre giorni di permesso mensili, anche frazionabili in ore;
· prolungamento del congedo parentale;
· permessi orari retribuiti rapportati all'orario giornaliero di lavoro, che consistono in due ore al giorno se l'orario lavorativo è pari o superiore a sei ore, un'ora in caso di orario lavorativo inferiore a sei ore.
I genitori di figli disabili in situazione di gravità tra i tre e i dodici anni di età ed entro 12 anni dall'ingresso in famiglia del minore – fino alla maggiore età - nel caso di genitori adottivi o affidatari, possono beneficiare in alternativa di tre giorni di permesso mensili, anche frazionabili in ore, o di un prolungamento del congedo parentale.
Infine, i genitori biologici, adottivi o affidatari di figli disabili in situazione di gravità oltre i 12 anni di età possono beneficiare unicamente di tre giorni di permesso mensili, anche frazionabili in ore.
Agli stessi permessi hanno diritto il coniuge, la parte dell’unione civile, il convivente di fatto (art. 1, c. 36 e 37, l. 76/2016), i parenti e gli affini della persona disabile in situazione di gravità.
I permessi giornalieri per l’assistenza di un figlio con grave disabilità accertata sono riconosciuti a entrambi i genitori e possono essere impiegati alternativamente. Invece, per assistere un qualsiasi altro familiare disabile grave, i permessi spettano a un solo lavoratore dipendente.
Le indennità per i permessi sopra menzionati sono così corrisposte:
- i permessi fruiti a giorni o ad ore saranno indennizzati sulla base della retribuzione effettivamente corrisposta;
- i permessi fruiti a titolo di prolungamento del congedo parentale fino al dodicesimo anno di vita del bambino o, in caso di adozione o affidamento, fino 12 anni decorrenti dalla data di ingresso in famiglia del minore, saranno indennizzati al 30% della retribuzione effettivamente corrisposta.
Nel calcolo delle ore di permesso, non dovranno essere parametrati altri permessi (permesso sindacale, maternità, malattia o altro) o giorni di ferie fruiti dai lavoratori.
È altresì prevista la possibilità di richiedere un congedo straordinario[86] per assistere disabili gravi per un periodo massimo di due anni nell’arco della vita lavorativa e valido per ogni familiare assistito[87].
Il congedo straordinario spetta ai lavoratori dipendenti secondo il seguente ordine di priorità:
- coniuge convivente o la parte dell’unione civile convivente della persona disabile in situazione di gravità;
- padre o madre, anche adottivi o affidatari, della persona disabile in situazione di gravità in caso di mancanza, decesso o in presenza di patologie invalidanti del coniuge convivente o della parte dell’unione civile convivente;
- figlia o figlio convivente della persona disabile in situazione di gravità, esclusivamente nel caso in cui il coniuge convivente o la parte dell’unione civile convivente ed entrambi i genitori del disabile siano mancanti, deceduti o affetti da patologie invalidanti;
- fratello o sorella convivente della persona disabile in situazione di gravità, nel caso in cui il coniuge convivente o la parte dell’unione civile convivente, entrambi i genitori e i figli conviventi del disabile siano mancanti, deceduti o affetti da patologie invalidanti;
- parente o affine entro il terzo grado convivente della persona disabile in situazione di gravità, nel caso in cui il coniuge convivente o la parte dell’unione civile convivente, entrambi i genitori, i figli conviventi e i fratelli/sorelle conviventi del disabile siano mancanti, deceduti o affetti da patologie invalidanti;
- uno dei figli non ancora conviventi con la persona disabile in situazione di gravità, ma che tale convivenza instauri successivamente, nel caso in cui il “coniuge convivente”, la “parte dell’unione civile convivente”, “entrambi i genitori”, i “figli conviventi” e i “fratelli o sorelle conviventi”, i “parenti o affini entro il terzo grado conviventi” siano mancanti, deceduti o affetti da patologie invalidanti.
Il congedo straordinario è retribuito attraverso un’indennità pari all’ultima retribuzione relativa al mese precedente l’inizio del congedo e con l’accreditamento dei contributi figurativi[88] utile ai fini della maturazione pensionistica. L'indennità, anticipata dal datore di lavoro con la possibilità di conguaglio con i contributi dovuti all'INPS, e la contribuzione figurativa spettano fino a un importo complessivo massimo rivalutato annualmente sulla base delle variazioni ISTAT. Il trattamento di congedo può essere utilizzato in modo continuativo o frazionato nel tempo anche a giorni.
I permessi sopra menzionati e il congedo straordinario per assistere disabili gravi non possono essere riconosciuti a più di un lavoratore per l’assistenza alla stessa persona disabile in situazione di gravità (il cosiddetto “referente unico”, previsto dal decreto legislativo 18 luglio 2011, n. 119). È fatta eccezione per i genitori, anche adottivi, di figli disabili in situazione di gravità a cui viene riconosciuta la possibilità di fruire di entrambe le tipologie di benefici per lo stesso figlio, anche alternativamente, fermo restando che nel giorno in cui un genitore fruisce dei permessi, l’altro non può utilizzare il congedo straordinario.
Un lavoratore con disabilità grave che fruisce dei permessi per se stesso può essere assistito da altro soggetto lavoratore, senza che i giorni di permesso dei due soggetti interessati siano fruiti nelle stesse giornate.
Al contempo, un lavoratore con disabilità grave che fruisce dei permessi per se stesso può fruire anche di permessi per assistere altri familiari disabili gravi, senza necessità di acquisire il parere medico legale.
Qualora si intenda assistere più soggetti disabili, il lavoratore può cumulare più permessi solo a condizione che il familiare da assistere sia il coniuge o la parte dell’unione civile o il convivente di fatto (art. 1, c. 36 e 37, legge n.76 del 2016) o un parente o un affine entro il primo grado. Il cumulo in capo allo stesso lavoratore è ammissibile per assistere parenti o affini fino al secondo grado solo quando i genitori o il coniuge o la parte dell’unione civile o il convivente di fatto (art. 1, c. 36 e 37, l. 76/2016) della persona disabile in situazione di gravità abbiano compiuto i 65 anni o siano affetti da patologie invalidanti o siano deceduti o mancanti.
Secondo i dati tratti dal XIX Rapporto annuale INPS di ottobre 2020 nel periodo 2012-2019 ai soli lavoratori dipendenti del settore privato sono state erogate 3.812.508 prestazioni[89] per benefici 104. Tale numero è in crescita costante dal 2012 in cui erano 377.378; infatti nel 2019 vengono erogate prestazioni per 589.889 con un tasso di crescita del 56%.
In particolare, la tipologia di beneficio più erogato riguarda i permessi mensili di 3 giorni per assistere parenti ed affini (entro il terzo grado, portatori di handicap grave, ex art.33) con 355.407 erogazioni nel 2019 in crescita da 213.812 del 2012, con un tasso di crescita del 66%.
L’impianto fino ad ora descritto sostiene il sistema di erogazione familiare dei servizi di assistenza e di care-giving alle persone con disabilità.
Va ricordato tuttavia che la crisi del welfare state e, contemporaneamente, del welfare familiare, accentuata dalla presente emergenza sanitaria legata al virus Covid-19, ha portato, più recentemente, all’emergere di nuovi modelli di integrazione pubblico-privato attraverso forme di assistenza assicurativa o piani sanitari integrativi.
Queste nuove forme di assistenza sono il frutto di più recenti evoluzioni dei sistemi di welfare e delle politiche di social care verso concetti di attivazione, di self-reliance, e di sostegno attraverso reti informali e comunitarie, viste da un lato come strumenti per rafforzare la cittadinanza, la solidarietà e l’inclusione sociale ma anche come garanzia di indipendenza dal welfare pubblico grazie a risorse individuali e relazionali. Il dibattito attorno al cosiddetto “secondo welfare” è mosso da queste considerazioni che si relazionano all’insufficienza dell’intervento pubblico e alla conseguente necessità di confrontarsi con gli attori privati tanto per ottenere forme di sostegno economico quanto per accedere a servizi di assistenza (Da Roit, 2017).
L’obiettivo delle politiche di Long Term Care, a prescindere dalla forma di erogazione delle stesse, rimane quello di garantire alla persona la miglior condizione di salute e di benessere psico-fisico all’interno del proprio contesto di vita e, in particolare, a stretto e diretto contatto con il proprio nucleo familiare. Di qui gli obiettivi del Long Term Care che, attraverso servizi territoriali volti a favorire l’autodeterminazione e l’autonomia del paziente, deve mantenere un equilibrio tra servizi ospedalieri, ambulatoriali e domiciliari, servizi in natura e benefici in denaro, rafforzamento delle strutture e del personale sanitario e valorizzazione del ruolo delle famiglie e delle comunità nel sostegno e nell’inclusione del paziente.
Per approfondire le politiche di Long Term Care, è necessario riflettere sulla composizione della spesa sanitaria nazionale, di cui tali politiche sono formalmente un costituente. La spesa sanitaria, secondo la definizione adottata dal rapporto RGS sulle tendenze di medio-lungo periodo del sistema sanitario, può essere infatti scomposta in due macro-aggregati: la componente Acute Care e la componente Long Term Care (LTC). Le due componenti sono fra loro complementari per cui la componente Acute risulta automaticamente determinata, una volta definito il perimetro della spesa sanitaria per LTC che, nello stesso rapporto, coincide con la funzione di spesa HC.3 – Long term care (health) definita dall’OCSE nel sistema statistico System of Health Account (SHA).
Al fine di contribuire al confronto internazionale, l’ultimo rapporto della Ragioneria Generale dello Stato (RGS) sulle prospettive di medio e lungo periodo della spesa sanitaria in Italia del 2020 considera la spesa per LTC secondo una articolazione per macrofunzioni. In particolare, nel rapporto si distinguono: l’assistenza domiciliare (at home), l’assistenza residenziale e semi-residenziale (in institutions) e le prestazioni monetarie (cash benefits).
Come sottolineato anche all’interno dell’Indagine 2019 di Italia Longeva sulla continuità assistenziale nella Long Term Care in Italia, la combinazione di queste diverse forme di assistenza risulta cruciale nel creare un equilibrio tra l’erogazione di prestazioni sanitarie e di cura efficaci e di qualità con l’obiettivo di sviluppare percorsi personalizzati per l’assistito all’interno del proprio domicilio e della propria comunità. Tali obiettivi sono alla base dei sistemi di assistenza alla cronicità e alla non autosufficienza.
L’assistenza domiciliare e residenziale può essere, a seconda delle necessità del paziente e della natura dei servizi, di carattere sanitario – prestazioni mediche, infermieristiche, riabilitative - o sociale. Tali servizi, come già detto, possono essere erogati pubblicamente o da privati.
Gli interventi previsti dal sistema di LTC italiano, che possono essere suddivisi in trasferimenti monetari e servizi in natura, nel tempo hanno visto rafforzato un modello incentrato sull’erogazione di servizi in ambito familiare, con il supporto di trasferimenti monetari pubblici. Il contributo monetario più importante, in questo senso, è l’indennità di accompagnamento, erogato dall’INPS sia agli anziani over 65 non autosufficienti che agli invalidi di età inferiore ai 65 anni. Inoltre, i comuni (e in alcuni contesti anche le Regioni e le aziende sanitarie locali) possono erogare i cosiddetti assegni di cura o voucher con lo scopo di sostenere l’assistenza e la cura a domicilio delle persone non autosufficienti. I criteri per la loro assegnazione e l’importo variano da ente a ente, ma in linea generale vengono tenuti in considerazione: il reddito, il bisogno assistenziale, la presenza di particolari patologie e l’assistenza di caregiver informali.
Attraverso il bando Home Care Premium, l’INPS offre prestazioni di assistenza domiciliare a alle persone non autosufficienti, con l'obiettivo di intervenire sulla loro sfera socio-assistenziale e prevenirne il decadimento cognitivo.
I beneficiari hanno diritto:
- a un contributo economico (prestazione prevalente) finalizzato al rimborso della spesa sostenuta per l’assistente domiciliare assunto con contratto di lavoro domestico;
- a servizi di assistenza alla persona (prestazioni integrative) erogati dagli ambiti territoriali o da enti convenzionati con l’Istituto, previa accettazione del piano socio-assistenziale.
Sempre nell’ambito delle prestazioni sociali, l’INPS ha previsto un bando di concorso, chiamato proprio Long Term Care, per il riconoscimento di contributi a copertura totale o parziale del costo sostenuto da soggetti con patologie che richiedono cure di lungo periodo e il ricovero nelle Residenze Sanitarie Assistenziali (RSA) o in strutture specializzate.
Per quanto riguarda i servizi, l’Indagine statistica sui presidi residenziali socio-assistenziali e socio-sanitari dell’Istat fornisce informazioni sull’offerta indirizzata alle persone non autosufficienti. Le tipologie di servizi esistenti possono essere raggruppate, secondo una categorizzazione simile a quella adoperata dalla RGS, in tre categorie: residenziali, semi-residenziali e domiciliari.
Come sottolineato dall’art. 21 del Dpcm 12 gennaio 2017 di aggiornamento dei LEA, ove ritenuto possibile dalla valutazione multidimensionale, gli interventi che favoriscono la permanenza delle persone assistite al proprio domicilio sono da privilegiare rispetto ai trattamenti terapeutico-riabilitativi e assistenziali, semiresidenziali e residenziali. Lo scopo è quello di migliorare la qualità della vita della persona nel proprio ambiente familiare, evitando, per quanto possibile, il ricorso al ricovero ospedaliero o in una struttura residenziale, pur sempre assicurato dalle ASL nell’ambito della continuità tra assistenza ospedaliera e assistenziale territoriale e domiciliare.
Le cure domiciliari, come risposta ai bisogni delle persone non autosufficienti e in condizioni di fragilità, si integrano con le prestazioni di assistenza sociale e di supporto alla famiglia, secondo quanto previsto dal Dpcm 14 febbraio 2001 recante «Atto di indirizzo e coordinamento sull'integrazione sociosanitaria». Il bisogno clinico, funzionale e sociale è accertato attraverso strumenti di valutazione multidimensionale che consentono la presa in carico della persona e la definizione del “Progetto di assistenza individuale” (PAI).
La procedura descritta è stata messa in pratica dai distretti o dagli ambiti territoriali regionali in maniera non uniforme. In maggioranza, è stata prescelta l’istituzione di un “Punto unico di accesso” (PUA), a cui rivolgersi per acquisire informazioni ed orientamento o a cui consegnare la documentazione necessaria per ricevere prestazioni sanitarie, sociali o sociosanitarie, a cui segue la valutazione multidimensionale a cura di una Unità di valutazione multidimensionale (UVM) che successivamente elabora il Piano assistenziale individualizzato (PAI) per la formale presa in carico.
Per quanto concerne l’assistenza domiciliare, i principali servizi offerti dagli erogatori pubblici sono il Servizio di Assistenza Domiciliare (SAD) e l’Assistenza Domiciliare Integrata (ADI).
L’ADI è finanziata attraverso il Servizio Sanitario Nazionale e comprende diverse prestazioni mediche, riabilitative, infermieristiche e di aiuto infermieristico offerte da professionalità eterogenee presso il domicilio del paziente che viva in condizioni abitative idonee.
La richiesta di attivazione delle cure domiciliari può essere presentata da chiunque (paziente, familiare, caregiver, medico, ecc.) agli uffici competenti della Asl, in genere situati presso il Distretto.
Esistono diverse tipologie di ADI, che si differenziano in base ai coefficienti di intensità assistenziale richiesti e alle equipe di professionisti sanitari coinvolti. Si parla di “cure domiciliari di livello base” per le prestazioni sanitarie occasionali o ripetute per far fronte a bisogni sanitari di bassa complessità. In caso di situazioni più complesse, invece, il SSN prevede procedure più complesse volte a realizzare un percorso assistenziale integrante non solo trattamenti sanitari ma anche prestazioni sociali e psicologiche.
A tal fine, è predisposta una valutazione multidimensionale dei bisogni che prende in considerazione il profilo clinico (bisogni sanitari), funzionale (bisogni di autonomia) e socio-familiare (bisogni relazionali, sociali ed economici). Ad essa si accompagna un “Progetto di assistenza individuale” (PAI) o un “Progetto riabilitativo individuale” (PRI) che descrivono le prestazioni necessarie, le modalità di esecuzione e la durata del trattamento. Sarà poi compito di équipe multidisciplinare della ASL prendere in carico il paziente e mettere in atto i processi di cura.
Le cure mirano a stabilizzare il quadro clinico, a limitare il declino funzionale e a migliorare la qualità della vita della persona nel proprio ambiente familiare, evitando per quanto possibile, il ricorso al ricovero ospedaliero o in una struttura residenziale che potrebbero generare traumi per l’anziano o per la persona non autosufficiente, oltre che generare dei costi ingenti a carico della famiglia. In ogni caso la ASL assicura la continuità tra l’assistenza ospedaliera e l’assistenza territoriale a domicilio.
Ad integrare la domiciliarità concorrono anche i comuni, che organizzano un Servizio di Assistenza Domiciliare, che può essere chiamato SAD, AD o in altro modo a seconda dei territori, e che si caratterizza per un contenuto della prestazione a maggiore rilevanza sociale.
Laddove non sia possibile o non risulti appropriata l’assistenza domiciliare, esistono servizi residenziali e semi-residenziali dedicati alla non autosufficienza. Nel primo caso, si tratta di strutture con caratteristiche alberghiere, che ospitano in via temporanea o definitiva la persona non autosufficiente. Esse possono assumere diverse forme e diverse denominazioni a seconda della regione di appartenenza: ad esempio, RSA, Case protette, Case di riposo, Case albergo, Comunità alloggio. Nel caso dei servizi semiresidenziali, ci si riferisce a servizi erogati in strutture di tipo diurno (per esempio, i Centri Diurni) che sostengono gli anziani che sono solitamente in condizioni di parziale autosufficienza o di grave decadimento cognitivo.
La già citata indagine Istat in tema di presidi residenziali socio-assistenziali e socio-sanitari rileva che, al 31 dicembre 2015, i presidi residenziali socio-assistenziali e socio-sanitari attivi in Italia erano 12.828, con disponibilità complessiva di 390.689 posti letto (6,4 ogni 1.000 persone residenti). Rilevanti, ancora una volta, gli squilibri territoriali: l’offerta raggiunge i più alti livelli nelle regioni del Nord, dove si concentra il 64% dei posti letto (9,1 ogni 1.000 residenti) e tocca i valori minimi nel Mezzogiorno, dove si concentra il 10,4% (soltanto 2,9 posti letto ogni 1.000 residenti). Le unità socio-sanitarie assistono prevalentemente utenti anziani (autosufficienti e non autosufficienti) destinando a questa categoria di ospiti l’81% dei posti letto disponibili. Gli ospiti anziani non autosufficienti sono oltre 218 mila. Tra gli anziani più della metà sono ultra ottantacinquenni e in tre casi su quattro sono donne. Molto inferiore è la quota di posti letto rivolta alle persone con disabilità o agli adulti con disagio sociale (rispettivamente l’8%, e il 5%). La parte residuale dell’offerta (4%) si divide tra le altre tipologie di ospiti (persone affette da patologie psichiatriche, persone con dipendenze patologiche, minori, immigrati/stranieri e multiutenza).
Scendendo più nel dettaglio, la stessa indagine Istat mostra come la spesa rivolta ai disabili risulti aumentare nel tempo sia in valore assoluto che in rapporto alla popolazione di riferimento: da 1.478 euro annui pro-capite nel 2003 (l’incidenza sulla spesa sociale dei Comuni era pari al 19,7%) a 2.854 euro pro-capite nel 2016 (il 25,5% della spesa sociale). Per le persone con disabilità le principali voci di spesa sono riconducibili ai centri diurni (ovvero strutture che offrono assistenza ai disabili e supporto alle famiglie durante il giorno) e alle strutture residenziali. Sono oltre 26mila le persone disabili che utilizzano i centri diurni mentre altre 17mila circa beneficiano di contributi comunali per centri privati convenzionati. I servizi con il maggior numero di utenti sono il servizio sociale professionale, che ogni anno prende in carico oltre 240mila persone per valutare le problematiche e indirizzarle ai vari tipi di servizi; il sostegno socio-educativo scolastico, che fornisce assistenza a oltre 65.800 persone l’anno, l’assistenza domiciliare socio-assistenziale, che offre assistenza a più di 43mila persone l’anno. Anche per l’assistenza rivolta ai disabili le differenze territoriali sono rilevanti: mediamente un disabile residente al Nord-est usufruisce di servizi e interventi per una spesa annua di oltre 5.150 euro mentre al Sud il costo dei servizi ricevuti è di quasi 865 euro pro-capite.

Figura 5: spesa pro-capite per interventi e servizi sociali nell'area disabili (anno 2016). Fonte: ISTAT.
Ulteriori dati utili vengono offerti dalla già citata indagine della Ragioneria Generale dello Stato (RGS) sulla spesa pubblica complessiva per LTC. Il rapporto della RGS considera l’aggregato di spesa pubblica LTC in coerenza con le indicazioni metodologiche contenute nelle linee guida elaborate dall’OCSE sulla base dei criteri di classificazione del System of Health Accounts (SHA). In particolare, esso comprende, oltre alla componente di spesa sanitaria per LTC, la spesa per interventi socio-assistenziali erogati in qualsiasi forma e a qualsiasi livello di governo. In Italia, tali interventi comprendono tre componenti: la spesa sanitaria per LTC, le indennità di accompagnamento e gli interventi socio-assistenziali, erogati a livello locale, rivolti ai disabili e agli anziani non autosufficienti.
Nell’ultimo rapporto, realizzato nel 2020 e riferito al 2019, la spesa pubblica complessiva per LTC ammonta all’1,75% del PIL, di cui la parte erogata a soggetti con più di 65 anni rappresenta il 72,8%. La componente sanitaria e le indennità di accompagnamento coprono complessivamente l’85,2% della spesa totale per LTC (rispettivamente, il 39,9% e il 45,3%). Il restante 14,8% è rappresentato dalle altre prestazioni assistenziali, comprendenti prestazioni, prevalentemente in natura, erogate in via principale, se non esclusiva, dai comuni singoli o associati a favore degli anziani non autosufficienti, dei disabili, dei malati psichici e delle persone dipendenti da alcool e droghe.
La componente sanitaria per LTC è pari a 12.386 milioni di euro e rappresenta lo 0,7% del PIL nel 2019 – in crescita nelle previsioni di medio-lungo termine del MEF - e il 10,8% della spesa sanitaria complessiva. La spesa sanitaria comprende l’insieme delle prestazioni sanitarie erogate a persone non autosufficienti che, per senescenza, malattia cronica o limitazione mentale, necessitano di assistenza continuativa. In Italia, tale componente include, oltre all’assistenza territoriale rivolta agli anziani e ai disabili (articolata in assistenza ambulatoriale e domiciliare, assistenza semi-residenziale e assistenza residenziale), l’assistenza psichiatrica, l’assistenza rivolta agli alcolisti e ai tossicodipendenti, l’assistenza ospedaliera erogata in regime di lungodegenza, una quota dell’assistenza integrativa, dell’assistenza protesica e dell’assistenza farmaceutica erogata in forma diretta o per conto.
Il rapporto individua tre categorie principali di assistenza sulla base delle prestazioni erogate in materia di LTC: assistenza residenziale agli anziani e ai disabili, assistenza non-residenziale rivolta alla stessa categoria di soggetti e, infine, assistenza, in qualunque forma erogata, rivolta a soggetti affetti da dipendenze (alcolisti e tossicodipendenti) o patologie psichiatriche.
La componente beneficiaria delle prestazioni sanitarie di LTC per assistenza ad anziani e disabili[99], dal punto di vista anagrafico, è costituita prevalentemente dagli ultrasettantacinquenni.
La stessa considerazione vale per la composizione demografica della spesa in “altre prestazioni LTC”. Queste ultime sono prestazioni in natura, riconosciute in forma residenziale e semi-residenziale e, in misura residuale, prestazioni in denaro. Le prime due costituiscono il 60% della spesa, mentre i trasferimenti in denaro costituiscono il residuale 40% della spesa. Per il 2019, la spesa pubblica relativa all’insieme delle prestazioni per LTC, di natura non sanitaria e non riconducibili alle indennità di accompagnamento, è stimata in 0,26 punti percentuali di PIL e le previsioni indicano un valore dello 0,46% nel 2070.
Complessivamente, le tre diverse componenti della spesa in Long Term Care services - la componente sanitaria, le indennità di accompagnamento e le “altre prestazioni di LTC” – assorbono rispettivamente il 39,9%, il 45,4% e il 14,8%. Quasi il 75% della spesa è destinato agli anziani non autosufficienti oltre 65 anni. Tale percentuale risulta più elevata, secondo i dati del rapporto Mef-RGS, per le indennità di accompagnamento e per le altre prestazioni per LTC e più contenuta per la componente sanitaria, la quale include servizi non necessariamente correlati all’anzianità e all’invecchiamento (assistenza psichiatrica, assistenza ai tossicodipendenti, assistenza integrativa, assistenza protesica e assistenza farmaceutica). La composizione percentuale della spesa rimane pressoché invariata nella prospettiva di medio-lungo termine effettuata dalla RGS, con una lieve crescita della rilevanza delle “altre prestazioni LTC” a scapito delle altre due componenti.
Secondo la distinzione sopra riportata per macrofunzioni della spesa di LTC, nel 2019 le prestazioni monetarie (cash benefits) hanno rappresentato il 51% della spesa complessiva per LTC e, nell’ambito dei servizi (spesa in natura), l’assistenza at home risulta pari a circa il 30% e l’assistenza in institutions a circa il 70%.
Gli interventi in materia di sostegno alle persone in stato di disabilità e alle loro famiglie sono erogati attraverso diverse fonti di finanziamento integrate a livello nazionale, regionale e locale.
Nell’ultimo decennio, in particolare, alcuni interventi del legislatore nazionale hanno incrementato l’afflusso di risorse e il novero dei fondi appositamente destinati a finanziare interventi a sostegno di persone con disabilità. Recentemente, ne è stato parzialmente sancito il carattere strutturale, al fine di garantire la progettazione di interventi locali sul medio e lungo termine.
I fondi dello Stato sono rivolti primariamente al sostegno delle persone non autosufficienti e, contemporaneamente, tutelano le persone con disabilità nelle situazioni di maggiore disagio sociale ed economico.
L’ultimo intervento del legislatore in ambito di finanziamento di misure in materia di disabilità è stato realizzato dalla legge di Bilancio 2021 (legge n.178 del 2020).
Tra le diverse innovazioni apportate dalla legge n.178 del 2021 – e qui riportate - la novità più importante è l’istituzione di un Fondo per il sostegno del ruolo di cura e di assistenza del caregiver familiare (art. 1, comma 334) destinato alla copertura finanziaria degli interventi legislativi per il riconoscimento dell’attività non professionale del prestatore di cure familiare, come definita dall’articolo 1, comma 255, della legge di bilancio per il 2018 (legge n. 205/2017). Tale fondo è stato inserito nello stato di previsione del Ministero del lavoro e delle politiche sociali, con una dotazione nel triennio di programmazione 2021-2023 pari a 30 milioni di euro per ciascun anno.
Nella stessa direzione si collocano gli interventi previsti dai commi 365 e 366 della medesima legge, introdotti nel corso dell’esame alla Camera, i quali autorizzano la spesa di 5 milioni di euro per ciascuno degli anni 2021, 2022 e 2023 – importo che costituisce al contempo limite massimo di spesa – per il riconoscimento di un contributo mensile, fino ad un massimo di 500 euro netti, in favore delle madri disoccupate o monoreddito, che fanno parte di nuclei familiari monoparentali, con figli disabili a carico.
Per il riconoscimento del suddetto contributo, la disabilità deve essere riconosciuta in misura non inferiore al 60 per cento (art.1, co. 365).
È stato inoltre istituito nello stato di previsione del Ministero della salute un “Fondo per l'Alzheimer e le demenze” (art.1, co. 330-332: si veda sotto), con una dotazione pari a 5 milioni di euro per il 2021, 2022 e 2023.
In aggiunta alle risorse stanziate all’interno dei fondi istituiti e sopra menzionati, la legge di bilancio ha stanziato all’interno di fondi già in essere e di progetti dedicati alla disabilità le seguenti risorse per l’annualità del 2021:
- 200 milioni di euro per il Fondo per la disabilità e la non autosufficienza, come previsto dall’art. 330 della legge di bilancio 2020.
- 668, 9 milioni di euro per il Fondo per le non autosufficienze
- 23,7 milioni di euro per il Fondo per il sostegno del ruolo di cura e di assistenza del caregiver familiare nello stato di previsione del MEF da trasferire alla Presidenza del Consiglio dei Ministri
- 30 milioni di euro per il nuovo Fondo per la copertura finanziaria di interventi legislativi finalizzati al riconoscimento del valore sociale ed economico delle attività di cura a carattere non professionale del cd caregiver (art.1 co.334)
- 76,1 milioni di euro per il Fondo per l’assistenza alle persone con disabilità grave prive del sostegno familiare (Fondo “Dopo di noi”)
- 50 milioni (art.1, co. 454-456) volti ad incrementare la dotazione del Fondo per la cura dei soggetti con disturbo dello spettro autistico (cd. Fondo autismo)
- 400.000 euro (art.1, co. 156) di contributo in favore della Federazione italiana per il superamento dell’handicap (FISH) Onlus di cui all’articolo 1, comma 337 della legge n. 160 del 2019 (Bilancio di previsione dello Stato per l'anno finanziario 2020 e bilancio pluriennale per il triennio 2020-2022).
- un milione di euro all’Unione Italiana dei ciechi e degli Ipovedenti (UICI) Onlus (art. 1, co. 369).
- un milione di euro al fine di sostenere l’Ente nazionale per la protezione e l’assistenza dei sordi (ENS) Onlus (art.1, co. 370).
- 70 milioni di euro di incremento del contributo alle scuole paritarie previsto dalla legge n. 89 del 2016 in proporzione agli alunni con disabilità frequentanti. Il contributo annuo è di 82,2 milioni di euro a decorrere dal 2021.
Si è inoltre stabilizzato (art.1, co. 385), a decorrere dal 2021, il contributo annuo di € 500.000 attribuito per il 2020 dall’art. 1, co. 333, della legge n.160 del 2019 (legge di bilancio 2020) – che ora viene novellato - alle attività del “progetto Filippide” al fine di favorire la realizzazione di progetti di integrazione dei disabili attraverso lo sport.

Prima di procedere all’analisi dei principali fondi attualmente in essere dedicati alla materia della disabilità, si conclude l’analisi delle principali aree di intervento della legge di bilancio 2021 in materia facendo riferimento all’approvvigionamento del materiale necessario per fronteggiare l’emergenza da COVID-19 da parte di RSA, case di riposo, centri di servizi per anziani, gestiti da enti pubblici e da enti privati accreditati
L’art. 1, comma 495, della legge di bilancio 2021 reca, per il 2021, analoga misura a quella prevista per il 2020 dall’art. 19-ter del Decreto Ristori (decreto legge 137 del 2020, convertito con legge 24 dicembre 2020, n. 176), con la finalità di sostenere le strutture private accreditate che, in virtù di provvedimenti regionali, abbiano sospeso le attività di erogazione delle prestazioni sanitarie ambulatoriali e residenziali per effetto del COVID-19. La misura si applica anche agli acquisti di prestazioni socio-sanitarie per la sola parte a rilevanza sanitaria.
Più in particolare, le regioni e le province autonome possono riconoscere alle strutture private accreditate destinatarie di apposito budget per il 2021 (che abbiano sospeso le ordinarie attività di ricovero e ambulatoriali), acconti fino ad un massimo del 90 per cento del budget assegnato alle medesime strutture private accreditate nell’ambito degli accordi e dei contratti (di cui all’articolo 8-quinquies del D. Lgs. n. 502 del 1992), stipulati per il 2021, ferma restando la garanzia dell’equilibrio economico del Servizio sanitario regionale.
Il predetto riconoscimento tiene conto, pertanto, sia delle attività ordinariamente erogate nel corso del 2021 di cui deve essere rendicontata l’effettiva produzione, sia, fino a concorrenza, del predetto limite massimo del 90 per cento del budget, di un contributo una tantum legato all’emergenza in corso ed erogato dalle regioni e province autonome nelle quali insiste la struttura destinataria di budget, a ristoro dei soli costi fissi comunque sostenuti dalla struttura privata accreditata e rendicontati dalla stessa struttura che, sulla base di uno specifico provvedimento regionale, ha sospeso le attività previste dai relativi accordi e contratti stipulati i per l’anno 2021. Resta fermo il riconoscimento, nell’ambito del budget assegnato per il 2021, in caso di produzione del volume di attività superiore al 90 per cento e fino a concorrenza del budget previsto negli accordi e contratti stipulati per l’anno 2021, come rendicontato dalla medesima struttura interessata.
7.1. Fondo nazionale per la non autosufficienza
Il legislatore ha istituito il Fondo nazionale per la non autosufficienza
(art. 1, comma 1264, della legge n. 296 del 2006 - Legge finanziaria 2007) allo scopo di potenziare l'assistenza, i servizi e i progetti di vita indipendente per le persone con disabilità e non autosufficienti gravi e per il sostegno di coloro che se ne prendono cura, favorendo in particolare la permanenza presso il proprio domicilio ed evitando il rischio di istituzionalizzazione.
Le finalità degli interventi a valere sul FNA come definite dall’articolo 2, commi 1 e 2, del DM 26 settembre 2016 (Riparto delle risorse finanziarie del Fondo nazionale per le non autosufficienze, per l'anno 2016) sono richiamate integralmente all’interno del Piano per la non autosufficienza richiama. Le risorse del Fondo sono destinate alla realizzazione di prestazioni, interventi e servizi assistenziali nell’ambito dell’offerta integrata di servizi socio-sanitari in favore di persone non autosufficienti. A tal fine, vengono individuate tre aree di intervento prioritarie riconducibili ai livelli essenziali delle prestazioni, nelle more della determinazione del costo e del fabbisogno standard ai sensi dell’articolo 2, comma 2, lettera f), della legge n.42 del 2009 (Delega al Governo in materia di federalismo fiscale):
a) l’attivazione o il rafforzamento del supporto alla persona non autosufficiente e alla sua famiglia attraverso l’incremento dell’assistenza domiciliare, anche in termini di ore di assistenza personale e supporto familiare, al fine di favorire l’autonomia e la permanenza a domicilio, adeguando le prestazioni alla evoluzione dei modelli di assistenza domiciliari;
b) la previsione di un supporto alla persona non autosufficiente e alla sua famiglia eventualmente anche con trasferimenti monetari nella misura in cui gli stessi siano condizionati all’acquisto di servizi di cura e assistenza domiciliari nelle forme individuate dalle Regioni o alla fornitura diretta degli stessi da parte di familiari e vicinato sulla base del piano personalizzato e in tal senso monitorati;
c) la previsione di un supporto alla persona non autosufficiente e alla sua famiglia eventualmente anche con interventi complementari all’assistenza domiciliare, a partire dai ricoveri di sollievo in strutture sociosanitarie residenziali e semiresidenziali, nella misura in cui gli stessi siano effettivamente complementari al percorso domiciliare.
La quasi totalità (90%) delle risorse nazionali destinate agli interventi per “disabili gravissimi” – che, si ricorda, devono valere almeno per il 50% dei fondi destinati nella programmazione – viene destinata dalle regioni ad assistenza indiretta nella forma di trasferimenti monetari. In alcune regioni questa voce occupa la totalità delle risorse destinate a disabili gravissimi, mentre in altre non occupa meno del 60%, con una tendenza di lungo periodo a crescere di tale componente.
I trasferimenti indiretti monetari non vanno confusi con altre prestazioni economiche a favore delle persone con disabilità gravi o gravissime o non autosufficienti. Essi rientrano all’interno della categoria dei trasferimenti indiretti, intesi dal DM 26 settembre 2016 come «un supporto alla persona non autosufficiente e alla sua famiglia eventualmente anche con trasferimenti monetari (corsivo aggiunto) nella misura in cui gli stessi siano condizionati all’acquisto di servizi di cura e assistenza domiciliari nelle forme individuate dalle Regioni o alla fornitura diretta degli stessi da parte di familiari e vicinato sulla base del piano personalizzato». Risulta evidente da tale definizione il carattere sostitutivo di servizi che l’assegno deve assumere, o, come definito all’interno del Piano della non autosufficienza, “il carattere immanente nel sistema dei servizi territoriali e di radicamento in essi”.
Le scarse risorse inizialmente stanziate nel fondo - 100 milioni nel 2007 e 200 nel biennio successivo, poi incrementati a 300 e 400 milioni con la finanziaria per il 2008 per essere pressoché azzerate nel 2011-2012 – unite all’orizzonte temporale al più triennale della progettazione rendevano il fondo tecnicamente inadeguato a finanziare i livelli essenziali delle prestazioni.
A decorrere dal 2016, l’intera dotazione del Fondo per le non autosufficienze (FNA) ha assunto carattere strutturale e la dotazione annuale è stata accresciuta: dai 400 milioni del 2016 ai 450 del biennio 2017-18 fino ai 573,2 milioni di euro nel 2019, di cui 550 strutturali.
Tuttavia, il Fondo per le non autosufficienze rappresenta un contributo limitato all’interno della spesa sociale per la disabilità: nel 2019, al suo massimo storico, essa valeva il 2% del totale delle prestazioni sociali erogate nell’ambito della disabilità. Guardando, però, alla spesa sociale dei comuni nell’area disabilità e anziani – comprendente quasi metà delle risorse destinate complessivamente alla funzione sociale da parte dei comuni – la risorse del FNA risultano meno marginali e, in alcune Regioni, rappresentano una componente maggioritaria – per la Regione Calabria, le risorse FNA costituiscono più del 90% della spesa sociale per disabili e anziani dei comuni nel 2019. Le risorse del Fondo sono aggiuntive rispetto alle risorse già destinate alle prestazioni e ai servizi a favore delle persone non autosufficienti da parte delle Regioni, nonché da parte delle autonomie locali.
A queste risorse vanno poi sommate quelle derivanti dai risparmi connessi al programma straordinario di verifica della permanenza del possesso dei requisiti sanitari per l’erogazione delle prestazioni di invalidità civile, condotte da INPS nel periodo 2013-2015, che il legislatore aveva ridestinato all’FNA.
Le risorse sono ripartite annualmente tra le regioni con decreto interministeriale, previa Intesa in sede di Conferenza Stato-regioni. Il Decreto di riparto del 26 settembre 2016, stabilendo la destinazione delle risorse, ha contemporaneamente definito, all'articolo 3, la condizione delle persone con disabilità gravissime[110], ma solo ai fini del riparto, attribuendo agli interventi e servizi loro dedicati il 50% delle risorse stanziate. Il successivo Decreto di riparto 27 novembre 2017 ha attribuito le risorse del Fondo, prioritariamente, e comunque in maniera esclusiva per una quota non inferiore al 50%, per gli interventi a favore di persone in condizione di disabilità gravissima, ivi inclusi quelli a sostegno delle persone affette da sclerosi laterale amiotrofica (SLA) e delle persone con stato di demenza molto grave, tra cui quelle affette dal morbo di Alzheimer (come previsto dall'art. 1, comma 411, della legge n. 232 del 2016 - legge di bilancio 2017).
Ai sensi dell’art. 1, co. 2 del DM 26 settembre 2016, i criteri di riparto del fondo si basano su: a) la popolazione residente, per regione, d’età pari o superiore a 75 anni, nella misura del 60%; b) i criteri utilizzati per il riparto del Fondo nazionale per le politiche sociali di cui all’articolo 20, comma 8, della legge n. 328 del 2000, nella misura del 40%.
Il DPCM del 21 novembre 2019 di adozione del primo Piano per le non autosufficienze provvede al riparto delle risorse afferenti al Fondo per le non autosufficienze relativo al triennio 2019-2021 secondo i criteri precedentemente nominati. Ai sensi del citato decreto, le risorse sono pari a 573,2 milioni di euro nel 2019, 571 milioni di euro nel 2020 e 568,9 milioni di euro nel 2021. Successivamente, la legge di bilancio (art. 1 comma 331, della legge n. 160 del 27 dicembre 2019) per l’anno 2020 e per il triennio 2020-2022 ha incrementato il Fondo per le non autosufficienze di 50 milioni per l’anno 2020 (la dotazione ha dunque raggiunto i 621 milioni di euro). Con il decreto legge n.34 del 19 maggio 2020 (“D.L. Rilancio”), il Fondo è stato incrementato di 90 milioni di euro per l'anno 2020, di cui 20 milioni sono destinati interamente alla realizzazione di progetti per la vita indipendente. Inoltre, la legge di bilancio 2021 ha stanziato 668,9 milioni di euro all’interno del fondo.
Va poi ricordato che l'articolo 37-bis del decreto legge n. 73 del 2021 (c.d. Decreto Sostegni bis, convertito dalla legge n. 106/2021), ha incrementato di 40 milioni di euro per l'anno 2022 il Fondo allo scopo di finanziare specificamente programmi di assistenza domiciliare ed assistenza domiciliare integrata e potenziare l'assistenza ed i servizi relativi ai progetti di vita indipendente per le persone con disabilità e non autosufficienti .
Il Piano 2019-2021 si muove nel solco degli interventi passati del Fondo per le non autosufficienze, intento, sin dalla sua istituzione, ad indirizzare le risorse verso azioni volte a favorire la domiciliarità dell’assistenza e della cura. L’obiettivo di favorire la permanenza della persona con disabilità all’interno del proprio domicilio e del proprio contesto sociale e territoriale di appartenenza può essere perseguito attraverso il potenziamento dei sistemi di welfare locali e l’integrazione delle prestazioni sociali e sanitarie, come precedentemente indicato con riferimento ai sistemi di Long Term Care (LTC). L’incoraggiamento della domiciliarità non preclude, ovviamente, il finanziamento e il rafforzamento di servizi residenziali e semi-residenziali.
A conferma delle intenzioni poste fin dal DM 26 settembre 2016 e in armonia con i principi richiamati dell’ICF, il Piano per la non autosufficienza ha adottato un modello di intervento fondato su sistemi integrati di prestazioni socio-sanitarie, la cui esistenza è considerata una condizione preliminare all’implementazione efficace degli interventi a valere sul FNA. Tale approccio - definito all’interno del piano «ecologico» - considera la persona nell’ambito del contesto sociale in cui vive, a partire dalla famiglia e dalla comunità d’appartenenza, e si trova in coerenza, nello specifico degli interventi di questo Piano, con i principi della Convenzione ONU sui diritti delle persone con disabilità.
Ai fini della definizione del Piano della non autosufficienza, è stata effettuata una rilevazione straordinaria sui beneficiari degli interventi attuati con le risorse del FNA aggiornata al 31 dicembre 2018. Secondo quanto riportato all’interno del Piano per la non autosufficienza, i beneficiari di interventi a valere sul FNA in condizione di disabilità gravissima sono meno di 60 mila, pari a quasi 10 persone ogni 10 mila residenti. Quanto alla tipologia di patologia e/o menomazione, le forme più diffuse sono quelle della demenza molto grave (più di un quarto dei casi), delle patologie neurodegenerative (un quinto) e del ritardo mentale grave o profondo (un sesto). In molti casi, i beneficiari non si riconoscono all’intero di categorie patologiche specifiche, ma presentano condizioni di dipendenza vitale da assistenza e monitoraggio continui (ventiquattro ore al giorno, sette giorni su sette): si tratta di un quarto del totale.
La condizione di disabilità gravissima non esaurisce il novero delle destinazioni del Fondo per le non autosufficienze. Quest’ultimo finanzia anche interventi per non autosufficienze “gravi”, ad oggi però non meglio specificate a livello nazionale e quindi rimesse nei termini definitori esclusivamente alla programmazione regionale. Dal punto di vista quantitativo, si tratta di un insieme di beneficiari simile a quello dei gravissimi. Il totale nazionale, infatti, è pari a poco più di 60 mila persone[114].
L’eterogeneità a livello regionale nel numero di non autosufficienti gravi e nella loro quota rispetto al totale degli assistiti si accompagna anche ad una notevole diversità territoriale nella programmazione delle risorse loro dedicate.
Infine, anche qualitativamente, le persone assistite a valere sulle risorse FNA come non autosufficienti gravi non sono in alcun modo identificabili attraverso un modello unico nazionale di riferimento. In generale, l’accesso è sempre preceduto da una valutazione multidimensionale a cura di una specifica équipe con competenze socio-sanitarie, ma non esistono pratiche comuni negli strumenti e nei criteri di scelta adottati. Varie sono ad esempio le scale prese a riferimento (SVAMA/SVAMDi, SiDi, Aged, Valgraf, Bina, Barthel, ecc.), di solito usate a supporto della valutazione, ma senza che da esse discendano differenziazioni nei servizi e negli interventi attivati o cut-off per la definizione dell’accesso individuabili a livello nazionale o anche regionale. Indubbiamente più diffuso per i gravi è l’utilizzo dell’ISEE, utilizzato sempre seppure in alcune Regioni mediante la fissazione di soglie di accesso – a livelli decisamente inferiori di quelli prima esaminati per i gravissimi – in altre come criterio di ordinamento delle domande per individuare i beneficiari in caso di risorse non sufficienti. In alcuni casi, infine, si individuano a livello regionale specifici target di intervento (esempio, anziani o minorenni). In altri, le risorse sono trasferite agli ambiti territoriali (a volte ai distretti socio-sanitari), che a loro volta individuano beneficiari e interventi secondo le priorità del territorio.
Agli interventi fino ad ora menzionati si aggiunge una quota del Fondo riservata a progetti sperimentali in materia di vita indipendente implementati dalle Regioni. Tali azioni sono realizzate in attuazione del Primo e del Secondo programma di azione biennale per la promozione dei diritti e l'integrazione delle persone con disabilità e sono finanziate per un ammontare complessivo nazionale di 18,7 milioni di euro di cui almeno 14,96 milioni di euro a valere sulla quota del Fondo per le non autosufficienze. Tale quota è trasferita a ciascuna regione secondo i criteri di riparto di cui all'art. 1, comma 2, del decreto del Ministro del lavoro e delle politiche sociali 26 settembre 2016.
Come anticipato nell’introduzione del paragrafo, la legge di bilancio 2020 (legge n. 160 del 2019) ha avviato un’operazione di riordino e razionalizzazione che ha previsto, tra le altre misure, l’istituzione di un fondo a carattere strutturale integrativo al Fondo per le Non Autosufficienze. Il più recente fondo, denominato “Fondo per la disabilità e la non autosufficienza”, ha ricevuto una dotazione iniziale di 29 milioni di euro per il 2020, di 200 milioni di euro per il 2021 – confermati dalla legge di bilancio 2021 - e di 300 milioni di euro annui a decorrere dal 2022, le cui risorse sono indirizzate all’attuazione di interventi a favore della disabilità, finalizzati al riordino e alla sistematizzazione delle politiche di sostegno alla disabilità.
La legge di bilancio 2021 ha istituito nello stato di previsione del Ministero della salute un “Fondo per l'Alzheimer e le demenze” (art.1, co. 330-332), con una dotazione pari a 5 milioni di euro per ogni annualità tra il 2021 e il 2023. Il Fondo è destinato al finanziamento delle linee di azione previste dalle Regioni e delle Province autonome in applicazione del Piano nazionale demenze (secondo legge di bilancio 2021, art.1, co. 331) per le strategie di promozione e miglioramento della qualità e dell’appropriatezza degli interventi assistenziali nel settore delle demenze.
Nello specifico, le risorse sono destinate a migliorare la protezione sociale delle persone affette da demenza e a garantire in tal modo la diagnosi precoce e la presa in carico tempestiva delle persone affette da malattia di Alzheimer (art. 1, co. 330). Il Fondo è volto inoltre a finanziare gli investimenti effettuati delle Regioni e delle Province autonome anche mediante l'acquisto di apparecchiature sanitarie, finalizzati al potenziamento della diagnosi precoce del trattamento del monitoraggio dei pazienti con malattia di Alzheimer, anche al fine di migliorare il processo di presa in carico dei pazienti stessi.
Le risorse del presente fondo stanziate per il triennio 2021-2023 sono a valere sul Fondo per le esigenze indifferibili di cui all’articolo 209 della legge di bilancio. Il comma 332 demanda ad un decreto del Ministro della salute, di concerto con il MEF, da adottare entro 60 giorni dalla data di entrata in vigore della legge di bilancio, previa intesa in sede di Conferenza permanente Stato-Regioni, l’individuazione dei criteri e delle modalità di riparto del predetto Fondo, oltre che il sistema di monitoraggio dell'impiego delle somme.
Negli ultimi anni, il legislatore ha voluto riconoscere il valore sociale ed economico dell’attività di cura non professionale del caregiver familiare e lo ha fatto per la prima volta attraverso l’istituzione, con legge di bilancio 2018 (comma 254 della legge n.205 del 2017), presso la Presidenza del Consiglio dei ministri di un Fondo per il sostegno del titolo di cura e di assistenza del caregiver familiare con una dotazione iniziale di 20 milioni di euro per ciascun anno del triennio 2018-2020.
La legge di bilancio 2019 (art. 1, co. 483-484, della legge n.145 del 2018) ha disposto l'incremento del Fondo di 5 milioni di euro per ciascun anno del triennio 2019-2021. Pertanto, la rimodulazione complessiva della dotazione del Fondo è di 25 milioni nel 2019 e 2020, e di 5 milioni per il 2021. Tale ripartizione è stata integrata dalla legge di bilancio 2021, la quale ha stanziato una dotazione di 23,7 milioni di euro per l’annualità in atto.
Le somme residue e non impiegate del Fondo, al termine di ciascun esercizio finanziario, dovranno essere versate all'entrata del bilancio dello Stato per essere riassegnate al medesimo Fondo. Tale previsione appare motivata dal fatto che la legge di bilancio 2018 ha finalizzato le risorse del Fondo al sostegno "di interventi legislativi per il riconoscimento del valore sociale ed economico dell'attività di cura non professionale del prestatore di cure familiare". Tali interventi legislativi non sono stati finora approvati; di conseguenza, presumibilmente, le risorse del Fondo per il 2018 non sono state del tutto utilizzate. Il decreto legge n. 86 del 2018 ha diversamente finalizzato le risorse del Fondo, prevedendo che queste siano destinate ad interventi in materia, adottati secondo criteri e modalità stabiliti con decreto del Presidente del Consiglio, ovvero del Ministro delegato per la famiglia e le disabilità, di concerto con il Ministro del lavoro e delle politiche sociali, sentita la Conferenza unificata.
Il 16 ottobre 2020 in sede di Conferenza Unificata è stato espresso il parere favorevole da parte delle regioni, di UPI e dell’ANCI, sul decreto di riparto a favore delle regioni del Fondo che ha portato a termine l’iter di approvazione parlamentare iniziato nel 2017, sebbene manchino le firme dei due ministeri competenti (Ministero del lavoro e delle politiche sociali e Ministero della famiglia e delle pari opportunità) affinché il testo diventi vigente.
Il decreto di riparto prevede che le risorse, destinate alle Regioni e distribuite in seguito a Comuni ed enti territoriali, devono essere impiegate prioritariamente per sostenere caregiver di persone in condizione di disabilità gravissima[118], ai caregiver di coloro che non hanno avuto accesso alle strutture residenziali a causa delle disposizioni normative emergenziali comprovata da idonea documentazione e a programmi di accompagnamento finalizzati alla deistituzionalizzazione e al ricongiungimento del caregiver con la persona assistita.
Resta ferma la nozione di caregiver familiare, già precedentemente richiamata, posta dall'art. 1, comma 255, della legge di bilancio 2018 (legge n. 205 del 27 dicembre 2017).
Il legislatore ha confermato l’attenzione rivolta agli sforzi di riconoscimento del ruolo dei caregiver familiari istituendo, attraverso la legge di bilancio 2021, un Fondo per la copertura finanziaria di interventi legislativi finalizzati al riconoscimento del valore sociale ed economico delle attività di cura a carattere non professionale dei caregiver (prestatore di cure) familiare.
Il Fondo cd. caregiver, previsto all’interno del comma 334 della legge di bilancio, è destinato alla copertura finanziaria degli interventi legislativi per il riconoscimento dell’attività non professionale del prestatore di cure familiare, come definita dall’articolo 1, comma 255, della legge di bilancio per il 2018 (legge n. 205/2017), con una dotazione di 30 milioni per ciascun anno del triennio di programmazione di bilancio 2021-2023.
Il presente Fondo, a differenza del preesistente Fondo per il sostegno del ruolo di cura e di assistenza del caregiver familiare, sarà iscritto nello stato di previsione del Ministero del lavoro e delle politiche sociali.
La legge n. 112 del 22 giugno 2016 contenente Disposizioni in materia di assistenza in favore delle persone con disabilità grave prive del sostegno familiare – c.d. “Dopo di noi”-, nel rispetto delle competenze in tema di assistenza assegnate dalla Riforma del Titolo V ai diversi livelli di governo, si limita a delineare il quadro di obiettivi da raggiungere in maniera uniforme sul territorio nazionale. L’intervento legislativo è rivolto a persone affette da “disabilità grave, non determinata dal naturale invecchiamento o da patologie connesse alla senilità, prive di sostegno familiare in quanto mancanti di entrambi i genitori o perché gli stessi non sono in grado di sostenere le responsabilità della loro assistenza”. Lo stato di disabilità cui si fa riferimento è quello previsto dall’articolo 3, comma 3, della Legge 104 del 1992.
La legge riveste particolare importanza perché prevede interventi di residenzialità a finanziamento misto pubblico/privato volti a favorire percorsi di deistituzionalizzazione e di supporto alla domiciliarità delle persone con disabilità grave in abitazioni o gruppi-appartamento che riproducono condizioni abitative e relazionali della casa familiare. Si prevedono inoltre detrazioni sulle spese sostenute per sottoscrivere polizze assicurative e contratti a tutela dei disabili gravi nonché esenzioni e sgravi su trasferimenti di beni dopo la morte dei familiari, costituzione di trust e altri strumenti di protezione legale.
Uno dei contributi di maggiore rilievo offerti dalla legge n.112 del 2016 consiste nell’istituzione (art.3) di un apposito Fondo per l’assistenza alle persone con disabilità grave prive del sostegno familiare (Fondo “Dopo di noi”) al fine di potenziare i percorsi di accompagnamento per l’uscita dal nucleo familiare di origine e per la deistituzionalizzazione delle persone con disabilità grave. Il Fondo finanzia inoltre gli interventi di supporto alla domiciliarità e i programmi di accrescimento della consapevolezza, di abilitazione e di sviluppo delle competenze per la gestione della vita quotidiana e per il raggiungimento del maggior livello di autonomia possibile.
Le risorse stanziate sono state pari a 90 milioni di euro per il 2016, 38,3 milioni di euro per il 2017 e 56,1 milioni annui a patire dal 2018. Conseguentemente, il comma 400 della legge di stabilità 2016 (legge n.208 del 2015) ha istituito presso il Ministero del lavoro e delle politiche sociali un Fondo destinato "alla copertura finanziaria di interventi legislativi recanti misure per il sostegno di persone con disabilità grave prive di legami familiari" (cap. 3553). Per l’anno 2020 era stato previsto un incremento di 2 milioni di euro alla dotazione del Fondo. Il Decreto-Legge n. 34 del 2020 (“D.L. Rilancio”), ha ulteriormente incrementato il Fondo di 20 milioni di euro per l'anno 2020 rispetto ai 58 milioni già previsti per un totale di 78 milioni di euro. Da ultima, la legge 178 del 2020 ha stanziato 76,1 milioni di euro per l’annualità 2021.
L‘utilizzo del Fondo Dopo di Noi è monitorato sia a livello regionale che a livello centrale. Il Ministero del Lavoro e delle Politiche Sociali ha pubblicato recentemente la seconda Relazione sullo stato di attuazione della Legge 112/2016, basata sui dati di monitoraggio al 31 dicembre 2018.
A due anni dall’entrata in vigore della legge, nel giugno 2018, la Fondazione Nazionale Anffas Dopo di Noi, ha voluto mettere in evidenza alcuni nodi fondamentali, con particolare riguardo all’impatto e al percorso di attuazione da parte di Regioni ed Enti Locali. Sul piano dell’architettura istituzionale, dalla ricerca emerge che laddove le Regioni sono riuscite ad esercitare una funzione di indirizzo e di coordinamento operativo molto stringente con i Piani di zona e con i Comuni, dialogando attivamente con il mondo associativo e con il Terzo settore, il percorso applicativo, per quanto difficile, è stato più agevole e ha portato i Comuni a disporre delle risorse ed all’avvio di progetti di vita Dopo di noi già dall’autunno 2017.
Le Regioni con maggiori difficoltà si sono rivelate quelle che hanno mantenuto nel tempo un forte approccio “sanitario”, convinte che la residenzialità “classica”, spesso di grandi dimensioni, sia la risposta prevalente. Inoltre, un ulteriore problema rilevante risulta essere l’assenza in molti territori dell’impalcatura necessaria per l’applicazione della legge, ovvero l’impossibilità, per carenza di fondi e di personale, di poter mettere a punto le valutazioni multifunzionali, indispensabili per la predisposizione del progetto individuale di vita indipendente da cui partire per realizzare il percorso più adeguato alla persona con disabilità.
Queste considerazioni si basano sulla Prima Relazione trasmessa al Parlamento sullo stato di attuazione della legge 112 del 2016. A gennaio 2020 è stata trasmessa alle Camere la Seconda Relazione sullo stato di attuazione della legge, la quale illustra gli interventi concretamente messi in campo a livello territoriale aggiornati al 31 dicembre 2018, dando conto, in particolare, dei beneficiari e delle soluzioni alloggiati ve, nonché degli indirizzi di programmazione 2018.
Accanto al progetto Durante e Dopo di Noi, un’ulteriore attività di sostegno finanziario alle persone con disabilità è stata attuata nel periodo di emergenza sanitaria relativa al Covid-19 con l’istituzione del Fondo di sostegno per le strutture semiresidenziali per persone con disabilità da parte del decreto legge 34 del 2020 (“D.L. Rilancio”). Le risorse stanziate, per un totale di 40 milioni di euro, sono volte a favorire l’adozione di dispositivi di protezione individuale o nuove modalità organizzative per la prevenzione del rischio di contagio all’interno di queste strutture.
In particolare, il fondo è destinato a misure di sostegno alle strutture semiresidenziali, comunque siano denominate dalle normative regionali, a carattere socio-assistenziale, socio-educativo, polifunzionale, socio-occupazionale, sanitario e socio-sanitario per persone con disabilità, che in seguito all'emergenza COVID-19, devono affrontare spese relative all’adozione di sistemi di protezione del personale e degli utenti.
Le risorse saranno erogate agli enti o alle pubbliche amministrazioni che gestiscono strutture semiresidenziali per persone con disabilità che, in conseguenza dell'emergenza epidemiologica da COVID 19, hanno affrontato spese derivanti dall’adozione di sistemi di protezione del personale e degli utenti. Il Fondo copre unicamente le spese sostenute dalle strutture tra il 17 marzo e il 31 luglio 2020.
Le risorse assegnate al Fondo nel 2020 sono state attribuite alle regioni dal DPCM 23 luglio 2020 contenente “Definizione dei criteri di priorità delle modalità di attribuzione delle indennità agli enti gestori delle strutture semiresidenziali per persone con disabilità che, in conseguenza dell’emergenza epidemiologica da COVID-19, devono affrontare gli oneri derivati dall’adozione di sistemi di protezione del personale e degli utenti” secondo le modalità individuate e riferite nello stesso decreto.
Il Fondo per la cura dei soggetti con disturbo dello spettro autistico (cd. Fondo autismo) è stato istituito dalla legge di stabilità 2016 (legge n.208 del 2015, art. 1, co. 401 e 402) presso il Ministero della salute con una dotazione iniziale di 5 milioni di euro annui a decorrere dal 2016. Le modalità di attuazione delle norme sono state disposte mediante il decreto del Ministero dell salute di concerto con il MEF, del 30 dicembre 2016.
L’istituzione di tale Fondo ha fatto seguito all’approvazione della legge n. 134 del 2015 che ha previsto interventi finalizzati a garantire la tutela della salute, il miglioramento delle condizioni di vita e l'inserimento nella vita sociale delle persone con disturbi dello spettro autistico, in conformità a quanto previsto da una risoluzione dell'Assemblea generale delle Nazioni Unite del 12 dicembre 2012 sui bisogni delle persone con autismo. Il Fondo nasce allo scopo di dare attuazione a quanto previsto dalla legge 134 e, in tal senso, esso persegue una serie di obiettivi, tra cui l'individuazione di centri di riferimento, con compiti di coordinamento dei servizi di assistenza sanitaria nell'ambito della rete regionale e delle province autonome; la realizzazione di percorsi diagnostici, terapeutici e assistenziali per la presa in carico di minori, adolescenti e adulti con disturbi dello spettro autistico, quali: formazione degli operatori, costituzione di specifiche équipe territoriali dedicate, sostegno alle famiglie, garanzia di strutture semiresidenziali dedicate; nuovi progetti di ricerca riguardanti la conoscenza del disturbo dello spettro autistico e buone pratiche terapeutiche ed educative.
La dotazione del Fondo è stata incrementata dalla legge di bilancio per il 2018 (legge n.205 del 2017, art. 1, co. 455) per le annualità 2019 e 2020 a 10 milioni di euro e un ulteriore incremento di 10 milioni di euro per la dotazione del 2020 è stato previsto dall’articolo 31-ter del decreto-legge n. 104 del 2020 (cd. “Decreto Agosto”, legge n.126 del 2020). Da ultima, la legge di bilancio 2021, ai commi 454-456, è intervenuta su questo fondo aumentandone ulteriormente la dotazione con uno stanziamento di 50 milioni di euro per il 2021.
Il comma 455 rimanda la definizione dei criteri e delle modalità di attuazione e la destinazione in misura percentuale in base agli specifici settori di intervento ad un nuovo decreto di natura regolamentare del Ministero della salute da adottare entro 3 mesi dalla data di entrata in vigore della legge n.178 del 2020.







